 |
_______________________________________________________
MONITORAGGIO
CLINICO E BIOLOGICO DEL SANGUINAMENTO
_______________________________________________________
C. M. Samama - L'importanza del monitoraggio clinico dell'emostasi in sala operatoria è supportato
da un'anamnesi e da un esame clinico dettagliati
- L'identificazione di sanguinamento a nappo, microvascolare, deve essere completata
dalla ricerca di segni clinici pre-trattamento, come il sanguinamento del sito di venipuntura o
intorno alla sonda d'intubazione
- L'ipopiastrinemia è il solo test rapidamente disponibile - Il tempo di sanguinamento non è predittivo di rischio emorragico. Deve essere riservato ad
un più preciso orientamento diagnostico (M. di Willebrand)
- La coagulolisi su tubo di vetro, da molto tempo abbandonata, permette di mettere in
evidenza una fibrinolisi acuta, che sarà confermata dai dati di laboratorio
- Il TCA monitorizza unicamente l'eparinoterapia e la possibilità di antagonizzarla con
la Protamina; la correlazione con il tasso sierico di Eparina è tanto più imprecisa quanto più è
alta la dose di Eparina
-
Il rinnovato interesse per il Tromboelastogramma
(TEG) si spiega per il suo carattere
globale, il suo approccio per l'ipercoagulabilità come per la fibrinolisi, la sua grande
maneggevolezza. Utilizzato in Sala operatoria, fornisce utili informazioni in corso di sanguinamento
- Il costo del TEG è elevato; deve essere eseguito da un tecnico esperto, comporta un
certo numero di falsi positivi e falsi negativi.
- Le nuove apparecchiature permettono di eseguire TQ e TCA a partire da una sola goccia
di sangue, forniscono dati sicuri e riproducibili. I risultati ottenuti con puntura capillare sono
ben correlati ai tests classici di laboratorio
- Il monitoraggio clinico deve essere associato ad un monitoraggio biologico che comprenda,
per esempio, una conta piastrinica, un TCA ed un TQ realizzati istantaneamente con l'ausilio
di un'apparecchio portatile, ed infine una lisi su tubo di vetro.
PUNTI ESSENZIALI
La clinica e la biologia dell'emostasi perioperatoria viene ancora troppo di sovente confusa con l'impressione clinica del chirurgo circa la qualità macroscopica dell'emostasi e la prescrizione di esami di laboratorio, il cui risultato, spesso tardivo, diviene inutile [2]. Una buona conoscenza della semeiologia elementare dell'emostasi, con il supporto di qualche test, elementare o sofisticato ma immediatamente disponibile, deve permettere all'anestesista di precisare la diagnosi e guidare la strategia terapeutica.
CLINICA
Il monitoraggio clinico dell'emostasi in sala operatoria rappresenta un completamento dei
dati raccolti con l'anamnesi. Questa deve essere il più dettagliata possibile, rivelando
precedenti ospedalizzazione o trasfusioni, e l'assunzione di farmaci che possono interferire con
l'emostasi (AVK, aspirina, eparina, ticlopidina). Le domande devono essere ripetute sotto differenti
forme, evitando le domande troppo generiche che non danno luogo a risposte realmente informative
ed esaustive [16].
| Per esempio se un paziente, a cui chiediamo se ha avuto sanguinamenti in occasione di un'avulsione dentaria, ci da una risposta affermativa, bisognerà insistere nell'interrogatorio chiedendo: |
| " - Il sanguinamento è durato più di 24 ore? - E' stato importante? - Lei è dovuto tornare dal dentista a causa del sanguinamento? - Ha dovuto eseguire trasfusioni?" |
E' in genere più facile prescrivere un bilancio di laboratorio, piuttosto che perdere un quarto
d'ora per eseguire un buon interrogatorio. L'approccio perioperatorio sarà molto semplificato
da un'anamnesi coagulativa approfondita, per evitare di sommare un rischio emorragico
supplementare ad un quadro ematologico già perturbato a causa dell'intervento. Cionondimeno la
visita preoperatoria non risolve tutti i problemi.
Il sopravvenire di turbe dell'emostasi in sala operatoria è spesso il primo sintomo in pazienti
con anamnesi discoagulativa muta. Si tratta allora di riconoscere la causa del
sanguinamento.
La sezione accidentale di un vaso non ha certamente nulla a che vedere con un sanguinamento diffuso, senza una precisa origine. La condotta da tenere è radicalmente opposta. Nel caso della recisione di un vaso, sarà sufficiente l'emostasi chirurgica, mentre per un sanguinamento a nappo può essere necessario un trattamento con farmaci o trasfusionale. Cote et coll. [1] hanno tentato una definizione di tale tipo di sanguinamento a nappo: sanguinamento diffuso, microvascolare, che non risponde alla compressione, all'elettrocoagulazione, al bendaggio compressivo, in assenza di fattori favorenti, come l'acidosi, l'ipovolemia o l'ipossia.
Prima che sopravvenga questo tipo di sanguinamento, l'attenzione dell'anestesista deve essere attirata da segni che possono annunciare il sopravvenire di complicazioni emorragiche gravi. Il sanguinamento del sito di venipuntura o l'ematuria sono generalmente segni tardivi, ma non è raro veder sviluppare un'epistassi attorno al tubo nasotracheale o alla sonda nasogastrica, prima che la turba si generalizzi. Il formarsi troppo rapidamente di un ematoma, al momento del posizionamento di un catetere, la comparsa di ecchimosi dopo una compressione o un cambiamento di posizione, sono dei segni di richiamo.
Una classificazione arbitraria citata da White e coll. [21], permette di distinguere le emorragie
in base al loro rapporto con precise turbe dell'emostasi (piastrine, fase vascolare, fattore
di Willebrand) o con alterazione dei fattori della coagulazione (della via intrinseca o
estrinseca). Questa distinzione teorica ha in effetti solo un'importanza pratica modesta. Si ricordi,
per esempio, il carattere ritardato del sopravvenire di un sanguinamento in presenza di un
trauma, in soggetti portatori di turbe della coagulazione [17] (Tab.1)
| Tab.1 - Diagnostica clinica dell'origine di un sanguinamento | ||
| EMOSTASI PRIMARIA COAGULAZIONE | ||
| Petecchie | SI | NO |
| Emartro | SI | NO |
| Ecchimosi | SI | NO |
| Ematoma | SI | NO |
|
Sanguinamento dopo trauma o chirurgia |
IMMEDIATO | RITARDATO |
| Emorragie cutaneo-mucose | SPONTANEE | TRAUMA/CHIRURGIA |
BIOLOGIA
L'inadeguatezza della maggior parte degli esami coagulativi di laboratorio rispetto alla clinica non è più da ricordare. E' difficile ottenere un risultato che permetta l'adattamento della terapia al contesto emorragico, a fronte di una sempre maggiore automatizzazione e dello sviluppo di molti specifici esami di laboratorio.
Conta piastrinica
Questo dato, da solo, è ottenuto rapidamente, grazie ai contatori cellulari automatici. Esso
è riproducibile da un apparecchio ad un altro, con un margine di errore inferiore al 5%, per i
valori normali, e del 10% per i valori bassi. I falsi ipopiastrinemici sono dovuti alla presenza di aggregati, che sono riconosciuti come
una sola piastrina dal contatore automatico. La raccolta in EDTA (tubo da numerazione) deve
allora essere sostituita da una raccolta in tubo citrato (tubo da emostasi), che permette
una numerazione corretta.
E' ugualmente possibile contare le piastrine in cellule di Malassez. La conta piastrinica
permette di quantificare l'importanza del consumo o della diluizione. E' impossibile fissare un valore
limite al di sotto del quale il rischio emorragico è latente, e quindi il numero di 50.000 deve
essere considerato caso per caso come limite. Un sanguinamento diffuso, associato ad una
trombopenia, qualunque sia il valore, deve dare indicazione ad un apporto di piastrine. Per contro, in
assenza di un sanguinamento diffuso, anche se ci si trova in presenza di una
trombopenia, secondo
le raccomandazioni della conferenza di Consenso Nord-americana sono chiare: la
somministrazione profilattica di piastrine deve essere proscritta [9]. La conta piastrinica deve essere
ripetuta ad intervalli ravvicinati, che permettano di seguire l'evoluzione del caso clinico e la sua
risposta eventuale alle terapie. La conta piastrinica è il solo esame informativo
immediatamente disponibile, e quindi deve far parte integrante del monitoraggio perioperatorio
dell'emostasi.
Tempo di sanguinamento (TS)
Esso esplora l'emostasi primaria (fase vascolare, piastrine, F.Willebrand). La sua correlazione con la conta piastrinica, quando questa è inferiore a 100.000, è stata dimostrata da Harker e Slichter nel 1972 [3]. Il TS può essere realizzato in due modi differenti :
- metodo di Duke: semplice incisione del lobo dell'orecchio e asciugamento della goccia di sangue ogni 30 sec. (normale da 2 a 4 min.): questo metodo è poco sensibile, poco riproducibile e poco specifico.
- metodo d'Ivy-incisione: orizzontale standardizzata sull'avambraccio con l'aiuto di un dispositivo monouso (Simplate II, Surgicat) ed asciugamento della goccia ogni 30 sec. (normale da 4 ad 8 min.): questo metodo è più sensibile, ma difficilmente riproducibile.
Questo esame deve essere realizzato in condizioni di rigore assoluto. Correttamente
eseguito è il solo esame in vivo. Esso è ancora molto utilizzato, ma molti studi si interrogano sul suo
reale interesse pratico.
In effetti un TS normale può escludere il sopraggiungere di complicanza emorragica in
un paziente portatore di una turba dell'emostasi primaria costituzionale o acquisita? Qual'è il
valore di un TS allungato?
Per tentare di rispondere a queste domande Rorgers e Levin [15] utilizzano la tecnica
statistica ROC ed analizzano 862 pubblicazioni che valutano il significato del TS. Le conclusioni di
questo studio sono univoche:
In pratica, questo lavoro, non ritiene esaustivo il TS per predire un rischio emorragico, soprattutto in chirurgia e/o nel paziente trattato con aspirina. Le conclusioni dell'analisi di Rodgers e Levin esprimono tutto il loro significato nel contesto perioperatorio, e soprattutto nell'urgenza, dove sarà estremamente difficile accordare il valore di TS con l'emodiluizione (i risultati non sono attendibili se l'ematocrito è <25%), con l'ipotermia o l'utilizzazione degli anestetici volatili. La sua realizzazione pratica sarà estremamente difficile. In conclusione, il TS non possiede alcun interesse predittivo del rischio emorragico in chirurgia, ma è comunque insostituibile per la precisazione diagnostica, nella malattia di Von Willebrand, come riconoscono gli stessi autori.
Sangue totale su tubo di vetro
E' probabilmente il test più rudimentale, ma forse uno dei più utili. Si raccolgono 2 ml di sangue intero nell'apposita provetta di vetro, poi il tubo viene posto a bagno maria ed osservato [18]. Il tempo normale di costituzione di un coagulo è circa di 10 min., senza che il tubo venga agitato. La retrazione del coagulo permette di avere un'idea dell'aspetto del siero (notare soprattutto la presenza di emolisi). Il volume del coagulo può anche essere interpretato. Nella norma, la lisi del coagulo avviene in circa 72 ore. In presenza di una fibrinolisi acuta, questo tempo può essere considerevolmente ridotto, anche di circa 1 ora o 1/2 ora. Al massimo, la formazione del coagulo è impossibile. Questo test può essere reso più sensibile con l'aggiunta di due gocce di Trombina (TROMBASE) nella provetta. Il coagulo si forma in presenza di Fibrinogeno. In caso di defibrinogenazione grave, non esiste coagulo nella provetta. L'eccessiva semplicità di questo test fa sì che sia considerato ingiustamente, nella pratica clinica, inattendibile. In realtà, se vi è un incremento dei fenomedi di fibrinolisi, questo è il test che fornirà più rapidamente una risposta significativa, consentendo la messa in opera di una tempestiva terapia.
Tempo di coagulazione attivato (ACT)
Questo test viene usato soprattutto in cardiochirurgia. E' indispensabile per il monitoraggio
della terapia con eparina. Questo test esplora la via intrinseca della coagulazione. Il principio su
cui si basa è semplice: si raccolgono 2 ml di sangue in una provetta di vetro, insieme ad un
attivatore (la terra di Celite). Al fondo della provetta si trova un piccolo rotore, il cui movimento si
arresta quando il sangue è coagulato. L'apparecchio (Hemocrone) segna il momento
dell'interruzione della rotazione ed esprime un tempo in secondi. Il tempo normale è di 90-120
sec. Dopo un
bolo di Eparina, il valore limite proposto è di 180-250 sec. In cardiochirurgia, il valore ammesso
dai più è di 400 sec., anche se uno studio recente indica un valore soglia più basso (300
sec.) [7].
|
I vantaggi dell' ACT sono molteplici:
|
Di contro, l'ACT ha alcuni inconvenienti:
|
Riassumendo, l'ACT permette, nella maggior parte dei pazienti, il monitoraggio dell'eparinoterapia, e la possiblità di antagonizzarla con la Protamina. Questo test deve essere, però, limitato a questo uso.
2.5 Tromboelastogramma (TEG)
Ideato da Hartet nel 1947 (4), il TEG non è attualmente più utilizzato in Francia. Eccezion
fatta per la prova su tubo di vetro, esso è il solo metodo di misura della coagulazione globale.
Permette di ottenere la registrazione grafica delle diverse fasi della coagulazione e della trombolisi. Il
TEG è effettuato su sangue fresco, se l'apparecchio è
in prossimità del sito di prelievo (blocco operatorio,
per esempio). La coagulazione è registrata dai
movimenti di un piccolo cilindro legato a un filo di torsione, la
cui estremità superiore è fissa. I movimenti del cilindro
sono trasmessi a un sistema ottico che pesca in una
provetta monouso, mantenuta a 37°C e contenente
250 microlitri di sangue intero da testare. Il sangue è necessariamente anticoagulato con citrato e
lo sviluppo della reazione necessita l'aggiunta di cloruro di calcio. Una piccola goccia d'olio
ricopre la provetta per evitarne l'essiccamento. L'insieme dei movimenti del cilindro può
essere trasmesso a un sistema di registrazione su carta, che si svolge alla velocità di 2mm al
minuto, o ad un sistema informatico esperto che darà una proiezione rapida della curva
attesa, accompagnata da un'analisi dei risultati. L'aspetto generale della curva è quello di un
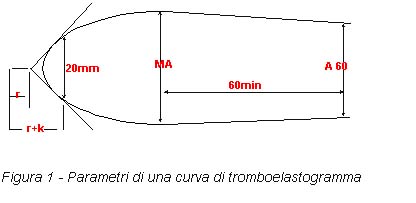
diapason. Si possono individuare diversi parametri (fig.1):
 |
- r: segmento rettilineo tra il tempo 0 e l'inizio dello scartamento di 1mm delle due branche; tempo di latenza prima dell'innesco della coagulazione, prima della comparsa dei primi filamenti di fibrina; valore normale = 13-20mm;
- k: distanza compresa tra la fine di "r" e il tratto o lo scartamento delle due branche fino a 20mm; valore normale = 4-8mm;
- AM: ampiezza massima tra le due branche; valore normale 53-64mm;
- alfa : angolo compreso tra la tangente della curva e la base
- A 60 : ampiezza delle due branche ad un'ora
L'osservazione delle modificazioni di questi parametri porta all'analisi che segue :
- allungamento del tempo di reazione (r + k): ipocoagulabilità (deficit congenito o acquisito in fattori, trattamento anticoagulante con AVK o Eparina, anticoagulanti circolanti)
- accorciamento: ipercoagulabilità
- aumento dell'ampiezza massima: dipende dal numero e dalla funzionalità delle piastrine, dal tasso e dalla funzionalità del Fibrinogeno, o dalla presenza di FDP e di F XIII (fattore stabilizzante la Fibrina)
- accorciamento delle branche: è indicativo di fibrinolisi.
Il TEG può essere reso più sensibile con l'uso di sangue totale attivato, raccolto in Terra di Celite. Lo scarto delle branche è maggiore grazie a questo attivatore, come se la funzionalità piastrinica fosse alterata. Esso sottintende una comparazione con i tests di laboratorio. Zuckerman e coll. [23] mostrano una correlazione diretta del TEG con 6 tests abitualmente utilizzati: ematocrito, conta piastrinica, tasso di Fg. plasmatico, T di Quick, TCA, tasso di PDF. Secondo gli autori, il TEG sarebbe più sensibile dei test classici per evidenziare un'anomalia. Il TEG è inoltre certamente correlato allo studio della funzionalità piastrinica [20] (comparando TEG/test di aggregazione all'ADP ed al Collagene), e sarebbe più sensibile, e dunque più informativo rispetto ai D-dimeri [22].Questo test sta avendo un ritorno d'interesse oltre oceano. Un lavoro di Tuman e coll. mostra l'interesse del TEG per seguire un sanguinamento. Una perdita dell'80% della massa ematica si traduce, per esempio, in una traccia normale, in caso di ipercoagulazione, quando tutti i test classici sono perturbati. Questo paziente non svilupperà peraltro un sanguinamento microvascolare. Il TEG permette, secondo gli autori, un'utilizzazione mirata dei prodotti del sangue (PLT, plasma). Viene anche usato nei grandi centri dove si effettuano trapianti epatici [5] o cardiaci, dove permette di ridurre il consumo in prodotti del sangue superiore al 30%. La realizzazione del TEG è affidata all'anestesista o al medico di laboratorio, che trasmette la traccia in tempo reale, tramite un monitor, all'equipe in sala operatoria. Infine, Mallet e Platt [6] propongono di utilizzare il TEG come test predittivo di rischio emorragico (ematoma epidurale) prima di un'anestesia rachidea in pazienti trattati con Eparina o Aspirina.
In particolare, il rischio di ematoma in una paziente preeclamptica trattata con Aspirina, potrà essere vantaggiosamente monitorizzato con il TEG e permetterà, sotto controllo, eventualmente di eseguire un'anestesia rachidea, di cui la paziente beneficerà. La funzionalità piastrinica dipende inizialmente dal loro numero, ed un tratto "am" (ampiezza massima) diminuito, condurrà alla prudenza, anche se la conta piastrinica è accettabile.
In pratica, cosa bisogna attendersi dal rinnovato interesse per questo esame ?
Nonostante la miniaturizzazione, l'uso di cuvette monouso, dell'informatizzazione, rimangono un certo numero di problematiche:
E' auspicabile dunque che tale tecnica si sviluppi, e sia rivalutata, e solamente una sua pratica regolare potrà permettere di rendere il suo uso veramente utile in corso di evento emorragico. Il TEG occuperà allora un posto speciale nel monitoraggio del sanguinamento.
2.6 Tempo di Cefalina attivata (TCA), Tempo di Quick (TQ), ed altri tests ottenuti in tempo reale.
Il tempo che intercorre tra l'esecuzione di un prelievo per TQ o per TCA, dipende dal
tempo necessaria a centrifugare il sangue per ottenere il plasma povero di piastrine (PPP), tempo
che non può essere ridotto al di sotto dei 10 min. L'esecuzione materiale del test necessita, poi,
di 1-2 minuti, da cui deriva un tempo di realizzazione del test, trasporto compreso di circa 20
min. Questo tempo, in realtà si dilata a 40-60 min. D'altra parte, poiché esiste una grande
variabilità di risultati in ragione del reattivo usato, è consigliabile utilizzare sempre il medesimo
laboratorio, per poter comparare tra loro i risultati [8-12]. Appare dunque chiaro come sia importante la messa a punto di un apparecchio che dia TQ
e TCA in tempo reale, a partire da una goccia di sangue. Il principio dell'apparecchio è
semplice (Coagulation Monitor 512, Ciba Corning Biotrack, Mountain View, USA): una goccia di
sangue intero viene posta, dopo puntura capillare o venosa, in una cartuccia monouso
destinata all'apparecchio per TCA e TQ. Questa cartuccia era stata preventivamente inserita
nell'apparecchio portatile a batteria, per essere riscaldata alla temperatura di 37 °C. Nell'apparecchio,
il sangue si mescola con la Tromboplastina o la Cefalina, lungo un percorso sinuoso.
Questo percorso è seguito da un raggio laser che interrompe il cronometraggio quando il sangue
è coagulato. Questo test, viene dunque eseguito su sangue totale, mentre quelli classici
si eseguono su PPP. Nondimeno, i tempi ottenuti sono prossimi ai tempi classici, e sono in
ciascun momento comparabili con essi, tenendo conto dei tempi di latenza di riferimento
propri dell'apparecchio (12 sec. per il TQ e 31 sec. per il TCA). L'apparecchio si calibra
automaticamente dopo ogni misura. In molti lavori si confrontano i valori dell'apparecchio Ciba con i test classici. Se Reich [14]
trova una grande dispersione per i valori misurati di TCA, escludendo di fatto questo apparecchio
per il monitoraggio del TCA, altri autori [10,11] evidenziano invece una buona correlazione tra i
valori di laboratorio e quelli dell'apparecchio Ciba, sia per il TCA che per il TQ. Il confronto
tra l'apparecchio Ciba e differenti macchine di laboratorio, considerando quindi i differenti
reattivi, permette a Normohamed di concludere che l'apparecchio da luogo a valori riproducibili
nello stesso soggetto, e sembra essere sufficientemente sensibile per consentire il monitoraggio
di un trattamento eparinico. Noi abbiamo condotto uno studio prospettico [13], includendo 75
paz., e comparando, per dei valori normali, il TCA ed il TQ ottenuti con 4 metodiche
differenti: laboratorio A, sangue venoso, metodo classico; laboratorio B, sangue venoso, metodo
Ciba; oltre ad una minore precisione per il TCA realizzato con l'apparecchio Ciba, in confronto
al metodo classico, le differenze tra l'apparecchio e ciascun laboratorio è dello stesso ordine
di grandezza che tra i due laboratori. Non esiste alcuna differenza tra l'apparecchio Ciba ed i
test classici per il TQ. In pratica, ed in attesa di una conferma dell'attendibilità dei dati
forniti dall'apparecchio Ciba in presenza di valori allungati, sembra che questo nuovo modo
di approcciarsi al TCA ed al TQ sia produttivo.
Si possono ravvisare molti occasioni in cui utilizzare questo apparecchio :
Sono allo studio altre utilizzazioni di questo apparecchio, che potranno permettere di estendere questo tipo di analisi rapida ad altri test coagulativi.
CONCLUSIONI
Il monitoraggio dell'emostasi nel complesso operatorio difficilmente trova sufficienti i test classici, soprattutto in una situazione emorragica acuta, poiché i risultati tardano troppo ad arrivare, rispetto al momento del prelievo. L'anestesista dispone pertanto di una molteplicità di test che, sulla scorta di un controllo di routine effettuato sempre dal laboratorio, apportano una risposta chiara alla domanda di monitoraggio dell'emostasi in tempo reale. Dalla lisi su tubo di vetro, ingiustamente declassata a favore di altri test classici, passando per la conta piastrinica, il TCA e il TQ istantanei, è perfettamente possibile correlare una situazione clinica a dei parametri biologici. Il TEG costituisce una entità a parte, e deve ancora essere meglio valutato, prima di poter appartenere definitivamente al bagaglio dell'anestesista.
Bibliografia
1. COLE CD,LIU LMP,SZYEELBEIN GOUDSOUZIAN NG, DANIELS AL, Changes in serial platelet counts following massive blood transfusion in pediatric patients, Anesthesiology,62:197-201,1985
2. GODET G.,SAMAMA ChM, ANKRI A, BARRE E, SOUGHIR S,KEIFFER E VIARS P. Mecanisme et prediction des complications hemorragique au cours de la chirurgie des anevrysmes de l'aorte thoraco-abdominale. Ann.Fr.Anesth.Reanim,9:415-422,1990
3. HARKER LA,SLICHTER SJ, The bleending time as a screening test for evaluation of platelet function. N.Engl.J.Med.,287:155-159,1972
4. HARTERT H Blutgerinnungstudien mit der Thromboelastographic. Eine neuen Untersuchungsvergahren. Klin Worchenschr,16:257,1948
5. KANG YG,MARTIN DJ,MARQUEZ J,LEWIS JH,BENTEMPO FA,SHAW BW,STARZL TE,WINTER PM. Intraoperative changes in blood coagulation and thromboelastographic monitoring in liver transplantation. Anesth.Analg.64:888-896,1985
6. MALLET SV,PLATT M. Role of thromboelastograpfy in bleending diatheses and regional anaesthesia.Lancet,338::765-766,1991
7. METZ S.KFATSAS.Low activated coagulation time during cardiopulmonary bypass does not increas postoperative bleeding. Ann.Thorac.Surg.,49:440-444,1990
8. NAGHIBI F.YANGSOOK H. DODDS J.LAWRENCE CE.Effects of reagent and instrument on prothrombin time,activated partial thromboplastin time and patient/control. Thomb.Haemost,59:455-463,1988
9. CONSENSUS CONFERENCE.Platelet transfusion therapy.JAMA, 257: 1177-1180,1987
10. NORMOHAMED MT,BULLER HR,BERENDS F,TEN CATE JW,SCHAAP MCL,STURK A.Heparin measurement with the Ciba-Corning 512 coagulometer,a new bedside monitor.Tromb Haemost,65:A842,1991
11. NUTTALI GA,OLIVER WC,BEYNEN FM,NICHOLS WL. The sensitivity and specificity of APTT and PT by portable laser photometer in predicting bleending in CPB patients. Anesthesiology,75:A431,1991
12. PEDERSEN JT,PINCUS M,RAPIEJKO JA. Comparison of activated partial thomboplastin reagents.Lab Med 19:421-424,1988
13. QUEZADA R,SAMAMA ChM,RIOU B,AROCK M,ANKRI A,VIARS P. Intraoperative measurement of activated partial thomboplastin time (APTT) and prothombin time (PT) with a new compact monitor (in press)
14. REICH DL.Monitoring hemostasis in the perioperative period : anticoagulation control. J Cardiothor Vac Anesth,5:4-7,1991
15. RODGERS RPC,LEVIN J. A critical reappraisal of the bleeding time. Semin Thomb Hemostas,16:1-20,1990
16. SAMAMA ChM,MOUREN S. Explorations preoperatoire de l'hemostase. Rev Prat,38:421-426,1988
17. SAMAMA CHM. Syndromes hémorragiques (pp 1004—1012). In Urgences médico-chirurgicales de l'adulte. B. RIOU P CARL eds. Arnette Paris 1992
18. SAMAMA MM. Lyse sur sang total (pp 248-249) In: l'hemostase J CAEN, MJ LARRIEU, M. SAMAMA eds. Expansion Scientifique, Paris 1975
19. TUMAN KJ, et al.: Effects of progressive blood loss on coagulation as misured by thromboelastography. Anesth. Analg.63 : 856-863, 1987
20. TUMAN HJ, ET AL.: Comparision of thromboelastography and platet aggregometry. Anesthesiology 75: a433, 1991
21. WHITE GC et Al.: Approach to the bleeding patient (pp. 1048-1060) In: Hemostasis and thrombosis: basic principles and clinical practice. RW COLMAN, J HIRSH, UJ MARDER EW SALZMAN eds. JB. Lippincott, Philadelphia, 1988.
22. WHITTEN CW, Et Al. Thromboelastographic fibrinolysis does not correlate with levels of D-Dimers after cardiopulmonary bypass. Anesthesiology, 75: A432, 1991.
23. ZUCKERMAN L. et Al.: Comprison of thromboelastography with common coagulation test. Thromb Haemost, 46: 752-756, 1981.
Informazioni sulla rivista
ESIA-Italia
EDUCATIONAL SYNOPSES IN ANESTHESIOLOGY and CRITICAL CARE MEDICINE - Italia
costituisce la parte Italiana della versione Americana, pubblicata su Internet
da Keith J Ruskin, Professore di Anestesia alla Università di Yale. I lavori
saranno accettati sia in lingua Italiana che Inglese. In quelli di lingua
Italiana un corposo riassunto in Inglese verrà preparato dalla redazione,
qualora l'autore non fosse in grado di fornirlo. A cura della redazione sarà
inoltre la traduzione in Italiano dei manoscritti inviati in lingua Inglese. La
rivista sarà inviata gratuitamente a tutti quelli che ne faranno richiesta,
inviando il seguente messaggio "Desidero ricevere ESIA versione
italiana" indirizzato a LANZA@UNIPA.IT
La rivista pubblica rewiews e lavori originali
compiuti nei campi dell'anestesia e della medicina critica. I lavori originali
riguardano ricerche cliniche, di laboratorio e la presentazione di casi clinici.
Le reviews includono argomenti per l'Educazione Medica Continua (EMC), articoli
di revisione generale o riguardanti le attrezzature tecniche. ESIA pubblica le
lettere all'Editore contenenti commenti su articoli precedentemente publicati ed
anche brevi comunicazioni. La guida per gli autori può essere consultata
collegandosi al sito ANESTIT all'indirizzo: http://anestit.unipa.it/
utilizzando la sezione riservata ad ESIA-Italia; oppure
può essere richiesta inviando un messaggio a lanza@unipa.it
EDUCATIONAL SYNOPSES IN ANESTHESIOLOGY and
CRITICAL CARE MEDICINE Sezione Italiana
Il numero della rivista è anche ottenibile
attraverso World-WideWeb WWW: l'URL per questo numero di ESIA è:
http://anestit.unipa.it/esiait/esit200407.txt
Il nome della rivista è esitaaaamm, dove aaaa è l'anno
ed mm il mese (per esempio questo numero è esit200407.txt)
LA REDAZIONE DI ESIA ITALIA
DIRETTORE: Vincenzo LANZA
Primario del Servizio d'Anestesia e Rianimazione Ospedale Buccheri La Ferla
Fatebenefratelli Palermo LANZA@UNIPA.IT
Terapia Intensiva
Antonio Braschi
Primario del Servizio d'Anestesia e Rianimazione 1 - Policlinico S. Matteo -
IRCCS Pavia
Anestesia Cardiovascolare
Riccardo Campodonico
Responsabile dell'Unità di Terapia Intensiva Cardiochirurgica - Azienda
Ospedaliera di Parma ricrob@mbox.vol.it
Anestesia e malattie epatiche
Andrea De Gasperi
Gruppo trapianti epatici / CCM - Ospedale Niguarda - Milano
Medicina critica e dell'emergenza
Antonio Gullo
Professore di Terapia Intensiva - Direttore del Dipartimento di Anestesia e
Terapia Intensiva -Università di Trieste
Anestesia ed informatica
Vincenzo Lanza
Primario del Servizio d'Anestesia e Rianimazione - Ospedale Buccheri La
Ferla Fatebenefratelli - Palermo
Tossicologia
Carlo Locatelli
Direttore del Centro di Informazione Tossicologica Centro antiveleni di
Pavia - Fondazione Scientifica "Salvatore Maugeri Clinica del Lavoro e
della Riabilitazione"- Pavia
Terapia Antalgica e Cure Palliative
Sebastiano Mercadante
Responsabile dell' Unità d'Anestesia e di Terapia del Dolore e Cure
Palliative - Dipartimento Oncologico La Maddalena - Palermo terapiadeldolore@la-maddalena.it