

ISSN 1080-3521
EDUCATIONAL SYNOPSES IN ANESTHESIOLOGY
and
CRITICAL CARE MEDICINE - Italia -
Il giornale Italiano online di anestesia Vol 4 No 2 Febbraio 1999
Vincenzo Lanza, MDServizio di Anestesia e RianimazioneOspedale Buccheri La Ferla Fatebenefratelli Palermo, ItalyE-mail:
lanza@mbox.unipa.it
|
Keith J Ruskin, MDDepartment of Anesthesiology Yale University School of Medicine333 Cedar Street, New Haven, CT 06520 USAE-mail: ruskin@gasnet.med.yale.edu |
Copyright (C) 1997 Educational Synopses in Anesthesiology and Critical Care Medicine. All rights reserved. Questo rivista on-line può essere copiata e distribuita liberamente curando che venga distribuita integralmente, e che siano riportati fedelmente tutti gli autori ed il comitato editoriale. Informazioni sulla rivista sono riportate alla fine |
|
In questo numero:
1 CRITERI DI INTERVENTO NEL SOCCORSO AL POLITRAUMATIZZATO (2^parte)
2 CRITERI DI INTERVENTO NEL SOCCORSO AL POLITRAUMATIZZATO (3^parte)
_______________________________________________________
1 CRITERI DI INTERVENTO NEL SOCCORSO AL POLITRAUMATIZZATO (2^parte)
_______________________________________________________
Corrado Cancellotti
Aiuto Anestesia-Rianimazione - S. Agostino 8/h - 06024 Gubbio
Cancellotti@infoservice.it
CRITERI DI INTERVENTO NEL SOCCORSO AL POLITRAUMATIZZATO (1^parte)
CRITERI DI INTERVENTO NEL SOCCORSO AL POLITRAUMATIZZATO (2^parte)
| Controllo dell'emorragia |
Va inizialmente attuato il
controllo delle emorragie esterne attraverso misure semplici ed
efficaci, quali il posizionamento di fasciatura compressiva o
tourniquet a livello degli arti e il mantenimento in posizione
sopraelevata della parte.
Misura tempestiva ed essenziale nel soccorso extraospedaliero
(altrimenti poi puo' non risultare di alcuna utilita') e' quella
di incannulare due vene periferiche con aghi non inferiori a 14
gauge. Il ricorso in emergenza a una vena centrale e'
giustificato solo in caso di impossibilita' a reperire vene
periferiche. La scelta e' in relazione all'esperienza
dell'operatore. Puo' essere conveniente il ricorso alla vena
femorale, essendo relativamente accessibile e in un'area in cui,
in caso di insuccesso o di errori tecnici nella procedura di
reperimento, non possono verificarsi gravi danni iatrogeni.
Il sospetto clinico di
emorragia interna toracica o addominale consecutiva al
trauma, e' avvalorato dall'ingravescenza del quadro
emodinamico nonostante tentativi corretti di rimpiazzo
volemico, che impongono la rapida risoluzione del
problema diagnostico attraverso tecniche ecografiche, TAC
e l'eventuale intervento chirurgico d'urgenza. |
 |
Prima del raggiungimento dell'ospedale, nel sospetto di lesioni traumatiche interne si pone l'indicazione all'uso di MAST (Military Anti Shock Trousers). Vengono definiti anche pantaloni anti-G a causa della loro derivazione dagli indumenti analoghi indossati dai piloti militari per contrastare le brusche variazioni dell'accelerazioni di gravita' imposte dalle manovre di combattimento aereo. Il dispositivo e' altrettanto utile in caso di frattura degli arti inferiori, fratture di bacino, emoperitoneo, shock spinale, insomma in tutte le situazioni ipovolemiche a genesi non cardiogena. Il posizionamento dell'apparecchiatura e' facilmente eseguibile e non deve impegnare un tempo superiore ai 3 - 4 minuti. Sui pantaloni antishock srotolati viene adagiato il paziente, non necessariamente svestito, avvolgendo prima gli arti inferiori poi il compartimento addominale.
 |
 |
Si inizia con l'insufflazione del
comparto di pertinenza degli arti inferiori, poi, in caso di
necessita', si passa ad insufflare la porzione addominale. In
ogni caso il bordo superiore del compartimento addominale non
deve superare il margine costale inferiore, l'accesso al perineo
deve rimanere libero, i polsi periferici devono poter essere
palpabili. Le deboli pressioni di gonfiamento (30-40 mmHg)
possono essere inefficaci nell'ipovolemia profonda, conviene
percio' utilizzare pressioni maggiori e diverse a seconda dei
comparti : per gli arti 60-80 mmHg, per l'addome 40-50 mmHg.
Cosi' facendo si ottiene prevalentemente un effetto di
"spremitura" con immissione in circolo di circa 0.5-1
litri di sangue e l'incremento del ritorno venoso; in caso di
utilizzo di pressioni superiori si ottiene un effetto di
centralizzazione del circolo con l'esclusione temporanea degli
arti che puo' essere mantenuto per un massimo di 2 ore circa in
maniera ininterrotta. Il pantalone anti shock puo' essere
utilizzato anche nella gravida relativamente agli arti.
Controindicazione all'uso di MAST e' la grave insufficienza
respiratoria. Nelle zone urbane, quando il luogo dell'incidente
e' vicino al dipartimento d'emergenza, l'applicazione dei calzoni
pneumatici costituisce una inutile perdita di tempo. Spesso si
riesce a sostenere meglio il circolo con un'infusione rapida di
soluzioni saline o colloidi.
|
 |
| Drenaggio di pneumotorace e/o emotorace |
Nelle situazioni di estrema
urgenza e in ambiente preospedaliero le indicazioni di questa
procedura dovranno essere attentamente valutate per evitarne gli
abusi. Il drenaggio pleurico permette di evacuare un versamento
aereo o liquido che si formi nello spazio pleurico.
In condizioni di emergenza e' utilizzato per decomprimere uno
pneumotorace ipertensivo. Il paziente viene posto in posizione
semiseduta o in decubito dorsale; la sede di puntura e' sul
II-III spazio intercostale a livello della linea emiclaveare.
A questo livello nei casi dubbi, puo' esssere effettuata una
puntura esporativa. Dopo disinfezione si inserisce un ago 21 G in
maniera da posizionarlo a livello del corpo della III costa. Si
collega una siringa priva di pistone e si riempie con 2-3 ml di
soluzione fisiologica sterile. Si reperta il margine superiore
della costa e si avanza. In caso di pneumotorace iperteso si
osserva la produzione di bolle. L'assenza delle stesse indica
l'assenza di raccolta aerea sotto pressione o al limite la
presenza di pneumotorace di piccole dimensioni senza importanti
compromissioni emodinamiche. In caso di conferma invece di pnx
iprteso, puo' essere effettuato il drenaggio in urgenza tramite
un kit apposito del tipo catetere in ago (piu' utilizzato).
In questo caso dopo disinfezione cutanea, si reperta il punto di
inserimento e si inserisce un agocannula o un drenaggio di
piccole dimensioni (10 Ch) PLEUROCATH, rasentando il bordo
superiore della costa, perpendicolarmente al piano cutaneo. Si
avanza in aspirazione nello spazio intercostale fino a quando
l'aria non penetra nella siringa facendo avanzare il pistone. Si
trasforma cosi' uno pneumotorace iperteso in uno semplice ben
piu' tollerato e meno importante dal punto di vista emodinamico.
E' possibile comunque collegare il tubo a una doppia valvola di
Heimlich per impedire il reflusso dell'aria o del liquido drenato
nel torace. Data la sua struttura, permette anche l'aspirazione
manuale dei liquidi. La decompressione d'urgenza, comunque non
costituisce il trattamento definitivo del pneumotorace; dovra'
infatti essere inserito quanto prima possibile un drenaggio
toracico vero e proprio.
Per il posizionamento di un drenaggio toracico di dimensione
adeguata si fa uso di un tubo con mandrino a punta smussa. La
scelta di questo si fa in funzione del tipo di versamento che si
sospetta: per uno pneumotorace o per un emotorace traumatico si
fara' ricorso a un 28, 30 Ch; per uno pneumotorace iatrogeno a un
10 Ch.
La procedura prevede ugualmente la disinfezione della cute, la
realizzazione di un campo sterile, l'anestesia dei piani cutanei
e muscolari nel punto prescelto per l'inserimento. In caso di
sospetto pneumotorace si ricorre alla puntura del II-III spazio
intercostale sulla linea emiclaveare; in caso di sospetto
emotorace o emopneumotorace sulla linea ascellare media a livello
del IV-V spazio. Con la medesima siringa e' possibile accertarsi
della presenza di raccolta liquida o aerea nel cavo pleurico.
Con il bisturi si pratica una piccola breccia a livello del
tessuto cutaneo e sottocutaneo fino al piano pleurico, si
divaricano con le dita i piani muscolari e si introduce il tubo
con mandrino. Il tubo va tenuto con una mano a circa 3 cm dalla
punta per impedire un eccessivo affondamento dello stesso mentre
l'altra mano spinge per permettere la penetrazione. Si deve
sempre seguire il margine superiore della costa per impedire la
lesione dei vasi intercostali. Alcuni effettuano il
posizionamento del tubo senza mandrino facendosi strada con il
dito indice.
L'estremita' distale del drenaggio va posizionata in alto e in
avanti e si fa procedere per circa 20 cm il tubo, mantenendo
fermo il mandrino appena dopo la penetrazione in cavo pleurico. A
questo punto si sfila il mandrino avendo cura di non far
penetrare ulteriore aria in cavo pleurico. Il tubo di drenaggio
deve venire raccordato a un circuito di aspirazione e di raccolta
e viene ancorato saldamente con fili di sutura alla cute.
L'evacuazione del versamento va fatta con lentezza per evitare lo
sbandieramento del mediastino troppo rapido, capace di generare
alterazioni emodinamiche. Il tubo va collegato con un sistema di
raccolta e con una valvola ad acqua. Il controllo della
fuoriuscita pressoche' immediata di aria o di liquido e' segno
del corretto posizionamento, come anche la mobilita' della
colonna d'acqua nella porzione distale del tubo sincrona con gli
atti respiratori.
Ogni volta che si deve mobilizzare il paziente e' bene ricorrere
al clampaggio del tubo. In caso di emorragia da lesione di un
vaso intercostale, l'inserimento del tubo puo' essere sufficiente
ad effettuare l'emostasi, altrimenti si puo' rendersi necessario
il posizionamento di un punto di sutura. In caso di ostruzione
del drenaggio questo va sostituito e riposizionato. I sistemi di
raccolta possono essere di tre tipi :
| Tamponameno cardiaco |
In situazioni di emergenza
extraospedaliera tale manovra e' riservata a pazienti chiaramente
con tamponamento cardiaco e non trasportabili in ospedale. E bene
infatti effettuare la manovra in ambiente attrezzato con un
minimo di diagnostica per immagini (ecografo, amplificatore di
brillanza).
Si pone il paziente semiseduto, si disinfetta la cute e si
effettua un ponfo di anestesia sotto l'appendice xifoidea,
reperita con l'indice della mano sinistra. Si punge dirigendo
l'ago a 30° sulla linea mediana, proprio sotto l'estremita'
caudale dell'appendice xifoidea dello sterno; si procede in
aspirazione, rasentando la faccia posteriore dello sterno,
dirigendosi verso l'alto, fino a ottenere un reflusso franco del
versamento. Il prelievo di una decina di ml decomprime il
tamponamento e migliora l'emodinamica. E' possibile collegare
l'ago da pericardiocentesi con il cavo di una derivazione
elettrocardiogarfica sinistra, cosi' da monitorare l'avanzamento
del medesimo. Quando entra in contatto con il pericardio si
potra' notare un innalzamento del tratto ST. Se si dispone di un
kit per cateterismo venoso centrale e' possibile utilizzare la
tecnica di Seldinger per posizionare un catetere. E' possibile
l'insorgenza di aritmie maggiori fino all'arresto cardiaco
durante la procedura, la lesione dell'arteria mammaria o della
pleura con la formazione di pneumotorace.
| Defibrillazione cardiaca esterna |
L'indicazione ad intervenire con
la defibrillazione elettrica esterna si pone in caso di
fibrillazione ventricolare o tachicardia ventricolari e
sopraventricolari emodinamicamente instabili. Il defibrillatore
e' un apparecchio esterno costituito da un convertitore di
tensione che, a partire da una corrente a basso voltaggio di una
batteria eroga una corrente ad elevato voltaggio. L'altro
elemento e' un condensatore che puo' essere caricato a un livello
regolabile da 50 a 360 J mediante appositi comandi collocati in
genere sul pannello frontale. I cavi collegano il defibrillatore
alle piastre da applicare sul torace per la defibrillazione.
Queste sono collegate all'ingresso del monitor ECG associato al
defibrillatore, in modo da consentire il rilevamento immediato di
un tracciato elettrocardiografico per evidenziare eventuali arit
mie.
Durante la manovra di defibrillazione, il posizionamento delle
piastre e la rilevazione dell'aritmia deve costituire il primo
atto medico ; la conferma di un quadro di fibrillazione
ventricolare consente di effettuare il trattamento.
Le piastre metalliche devono essere cosparse di gel conducente
per ridurre la resistenza cutanea e permettere che un maggior
quantitativo di corrente attraversi il cuore. Quella identificata
come "sterno" va posizionata a destra dello sterno, al
di sotto della clavicola ; quella identificata come
"apice", viene posizionata a sinistra del torace sulla
linea ascellare media, in corrispondenza della punta cardiaca.
Se si utilizzano le piastre adesive, queste sono da posizionare
una anteriormente, sul precordio sinistro, l'altra sul dorso, in
modo che si trovino una di fronte all'altra con l'interposizione
del torace del paziente.
L'intensita' di corrente, nel trattamento della fibrillazione
ventricolare, prevede un valore di circa 200 J alla prima
scarica, per poi passare a 300 J e 360 J alle scariche successive
in caso di insuccesso. Nel bambino si utilizza un livello di
2J/Kg alla prima scarica e 4J/Kg alle successive.
In caso di trattamento di tachicardia ventricolare e/o
sopraventricolare si utilizza la defibrillazione sincronizzata
per evitare di liberare la scarica defibrillante durante il
"periodo vulnerabile". In questo caso, oltre alla
sedazione del paziente, si ricorre a livello di intensita' piu'
bassi, intorno a 100-200 J.
E' altresi' essenziale ricorrere, prima di liberare la scarica ad
avvertire i soccorritori presenti ed a controllare che nessuno
sia in contatto con il paziente o con i supporti su cui e'
posizionato il medesimo.
Oggi il ricorso alla defibrillazione precoce e' reso possibile
grazie alla disponibilita' di defibrillatori semiautomatici,
capaci di identificare una fibrillazione ventricolare e
tachicardia ventricolare, aritmie suscettibili di trattamento
elettrico. La rapidita' del medesimo costituisce la discriminante
per l'outcome del paziente. Per questo i defibrillatori
semiautomatici sono stati dati in dotazione alle equipe di primo
soccorso in assenza di personale medico.
Gli elettrodi per la defibrillazione semiautomatica si
posizionano uno in parasternale destra, l'altro in corrispondenza
dell'apice del cuore. Il defibrillatore automatico analizza il
ritmo e, in caso di indicazione al trattamento elettrico, una
voce sintetizzata richiama le procedure di sicurezza ed attua la
defibrillazione iniziando con una scarica di intensita' pari a
200 J, per poi passare a intensita' superiori analizzando di
volta in volta il tracciato elettrocardiografico prima di ogni
erogazione. Nella defibrillazione semiautomatica, l'invio della
scarica e' sottoposto comunque all'analisi del soccorritore che
deve premere simultaneamente i due pulsanti dell'apparecchio.
| Elettrostimolazione esterna d'urgenza |
La stimolazione esterna d'urgenza
e' una vecchia tecnica, ripristinata grazie all'apporto delle
nuove tecnologie. Gli apparecchi attuali grazie alla riduzione
dell'intensita' di corrente erogata, all'aumento di durata dei
singoli impulsi e soprattutto all'aumento delle dimensioni degli
elettrodi cutanei, hanno reso praticamente maginali gli effetti
indesiderati della tecnica.
Le indicazioni all'utilizzo della elettrostimolazione esterna
sono rappresentate dai blocchi senoatriali, dai blocchi
atriventricolari completi, dai ritmi idioventricolari con
ripercussioni emodinamiche, dall'asistolia in altre parole dalle
aritmie ipocinetiche emodinamicamente significative.
Gli stimolatori possono avere una intensita' regolabile da 0 a
150 mA e una frequenza di stimolazione regolabile fino a un
massimo di 180 impulsi al minuto. Gli elettrodi sono costituiti
da materiale autoadesivo del diametro di 8 cm, gia' cosparso di
pasta conduttrice e recanti in modo ben visibile la polarita'.
L'elettrodo corrispondente al polo negativo viene posizionato
anteriormente sul torace, a livello di V3 ; quello corrispondente
al polo positivo a livello della schiena, tra colonna vertebrale
e apice della scapola sinistra. Si collegano i due elettrodi allo
stimolatore, rispettando le polarita'.
In casi di asistolia si eroga l'intensita' massimale (150-200 mA)
mentre, nei pazienti coscienti si utilizza una intensita' di
corrente crescente fino a trovare la soglia di stimolazione. Si
passa a regolare poi la frequenza e la modalita' di stimolazione,
che in genere e' non sincronizzata.
La soglia di stimolazione viene raggiunta quando si evidenziano
clinicamente pulsazioni arteriose sincrone con gli impulsi dello
stimolatore e all'ECG appaiono "spikes" seguiti da QRS
di durata superiore ai 0.14 sec. e da un'onda T, in assenza di
altri ritmi. In genere il monitoraggio elettrocardiografico e'
posto sulla fronte e sulle caviglie.
In genere si associa una contrazione del muscolo pettorale
sincrona con gli impulsi elettrici tanto da richiedere talvolta
sedazione antalgica.
In ogni caso la valutazione dell'efficacia della stimolazione si
basa principalmente sul criterio emodinamico; sono possibili casi
in cui si riesce ad ottenere una cattura, senza pero' un
soddisfacente compenso emodinamico.
| Reperimento giugulare esterna e vena femorale |
Talvolta il reperimento di un
accesso venoso in situazioni di emergenza puo' essere veramente
difficoltoso, in particolare quando il paziente va incontro a
situazioni di ipovolemia e/o ipotermia, ovvero in quelle
situazioni in cui questo serve maggiormente. In queste situazioni
una via sicura e adeguata puo' essere ricercata a livello della
vena giugulare esterna, facilmente accessibile e relativamente
superficiale.
E' consigliabile in genere porre il paziente in posizione
declive, con il capo girato dal lato opposto a quello che si
punge. Si ottiene l'inturgidimento della vena con una
compressione del dito indice della mano libera sul tratto di vena
piu' vicino al torace. Il dito che esercita la compressione puo'
effettuare anche la trazione della pelle del collo in basso cosi'
da fissare meglio la vena sui piani sottostanti.
Contemporaneamente, sempre per lo stesso scopo, puo' essere
effettuata una controtrazione col pollice della stessa mano al di
sopra del punto prescelto per l'incannulamento. In genere e'
possibile aggiustare la testa o mobilizzare il catetere per
permettere un buon flusso.
L'accesso femorale permette l'uso di cateteri di grandi
dimensioni, molto utili in caso di riempimento rapido del
circolo. Ben si presta all'incannulamento preospedaliero dato la
bassa incidenza di danno iatrogeno in relazione alla posizione
relativamente superficiale, lontana da organi vitali. In caso di
sospetta lesione emorragica addominale, tale via e' da escludere
in quanto aggraverebbe la patologia emorragica endoaddominale.
La metodica prevede il paziente in decubito supino in leggero
anti-trendelenburg con l'arto inferiore leggermente abdotto ed
extraruotato.
La vena femorale si reperta a circa 1 cm medialmente alle
pulsazioni dell'arteria omonima. L'ago montato su siringa tenuta
in aspirazione viene infisso 1-1.5 cm medialmente all'arteria
femorale e 2 cm circa al di sotto dell'arcata inguinale. Viene
diretto cranialmente al piano cutaneo, in direzione
dell'ombelico. La vena viene raggiunta dopo circa 0.5-3 cm a
seconda della corporatura del paziente.
Una volta ottenuto un reflusso di sangue a pieno lume si
introduce attraverso l'ago la guida metallica e si estrae
successivamente l'ago. Su questa poi si fa scorrere o il catetere
o un introduttore, avendo l'accortezza, in questo ultimo caso, di
praticare una piccola incisione cutanea per favorire
l'inserimento del medesimo. Si toglie poi il mandrino metallico e
si fa avanzare, attraverso il dilatatore il catetere vero e
proprio. E' possibile, come complicanza, la puntura della arteria
femorale che pero' puo' venire facilmente compressa.
| Cricotiroidotomia |
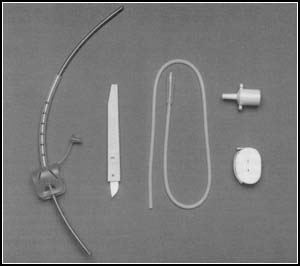
E' una valida alternativa all'intubazione tracheale, quando quest'ultima non e' possibile o non si vuole effettuare. Diversi sono i Kit in uso. Uno dei piu' diffusi, il MINITRAC, e' costituito da : una cannula di 4 mm di diametro interno provvista di un collaretto, un mandrino introduttore, un bisturi con dispositivo di sicurezza per evitare l'affondamento nei piani cutanei; un raccordo standard di 15 mm di diametro, una lunghetta per fissare il collaretto.
| La tecnica prevede il
paziente in decubito dorsale con la testa estesa
all'indietro. Si procede alla disinfezione della zona e
si pratica una anestesia locale. Tenendo la lama del
bisturi orientata perpendicolarmente alla cute si pratica
una incisione mediana a livello della membrana
cricotiroidea. Si inserisce tubo e mandrino.
Successivamente si fa avanzare il tubo, tenendo ferma
l'estremita' del mandrino, fino a che il collaretto non
arriva a contatto con la cute. La manovra di avanzamento
deve essere fatta con le dovute cautele, facendo ben
attenzione a non incontrare ostacoli di sorta.
Successivamente viene ritirato il mandrino e si fissa la
cannula. Si puo' verificare emorragia nella sede di incisione, che peraltro puo' ridursi o cessare con il posizionamento della cannula. False strade, enfisema sottocutaneo, sono dovuti ad errori tecnici durante le diverse fasi della procedura. E' bene accennare che la puntura della membrana cricotiroidea e' possibile effettuarla in condizioni di estrema urgenza, anche senza avere a disposizione un kit specifico, ma soltanto un agocannula di calibro adeguato (superiore a 16 gauge e un raccordo standard per tubo tracheale 3.5 che si adatta bene al cono dell'ago e permette il collegamento con un sistema di erogazione di ossigeno. Questa costituisce una pratica di emergenza ed alternativa, capace di mantenere la sopravvivenza del paziente, senza ristabilire una ventilazione efficace. |
 |
| Mancata stabilizzazione |
La persistenza dell'eventuale
quadro clinico di shock dopo controllo delle eventuali perdite e
reinfusione appropriata deve fare presupporre altre patologie
d'urgenza : contusione cardiaca, tamponamento cardiaco,
pneumotorace iperteso, shock spinale.
| I decessi per contusione cardiaca fortunatamente sono rari, anche perche' la contusione cardiaca e' una patologia la cui diagnosi si precisa prevalentemente in sede ospedaliera con controlli elettrocardiografici ed enzimatici seriati. Come primo trattamento deve essere tenuto presente quello delle aritmie che possono insorgere precocemente. L'osservazione delle vene del collo e' molto importante, se si presentano dilatate e congeste, polso piccolo, toni cardiaci lontani, effetto paradosso della pressione arteriosa (differenza sisto-diastolica superiore a 15 mmHg) si puo' sospettare una defaillance cardiogena primitiva e piu' precisamente un tamponamento cardiaco. |  |
 |
Questo puo' essere sospettato anche in caso di frattura dello sterno o di piu' coste; il turgore giugulare dovrebbe far sospettare la diagnosi anche se in alcune situazioni puo' mancare specie in casi in cui coesiste una marcata ipovolemia. In caso di tamponamento cardiaco la pericardiocentesi puo' permettere l'evacuazione di 10-20 ml di sangue che possono migliorare in modo drammatico la funzione cardiaca. Ripetute pericardiocentesi o l'intervento chirurgico possono dominare un quadro di tamponamento cardiaco. L'aspirazione di un importante quantita' di sangue puo' significare l'entrata dell'ago in ventricolo. |
| Instabilita' emodinamica associata a gravi difficolta' respiratorie deve far sorgere il sospetto di uno pneumotorace iperteso. Forse bene precisare che la totale scomparsa del murmure vescicolare non e' elemento sine qua non di pneumotorace poiche' vi puo' essere una falsa trasmissione del murmure attraverso la parete toracica. Esigere poi, in situazione di emergenza una conferma radiologica di pneumotorace, costituisce un errore gravissimo. In pratica e' la valutazione semeologica e clinica che deve guidare il trattamento in urgenza. |  |
 |
Lo shock spinale e' evenienza che segue una lesione midollare e dipende dall'abolizione del tono simpatico con vasodilatazione periferica. Oltre che il riconoscimento tempestivo, non sempre facile specie nel paziente in stato comatoso , e' necessario instaurare un rimpiazzo volemico rapido per stabilizzare la condizione clinica talvolta in associazione all'uso di vasocostrittori. |
CRITERI
DI INTERVENTO NEL SOCCORSO AL POLITRAUMATIZZATO (3^parte)