_______________________________________________________
La nutrizione Parenterale
_______________________________________________________
LA NUTRIZIONE PARENTERALE
DELL'ADULTO
Introduzione
La
nutrizione parenterale totale ha per scopo di supplire alle carenze nutrizionali
causate da una insufficiente nutrizione orale per anoressia o ostruzione del
tubo gastroenterico oppure dovute a inefficacia digestiva per deficit dei
processi dell'assorbimento o della digestione. Inoltre mettere a riposo il tubo
gastroenterico grazie alla NPT è necessario nel postoperatorio, nel trattamento
di alcune fistole digestive e di certe malattie, quali la pancreatite acuta. In
tutti i casi la NPT permette di prevenire la comparsa di uno stato di
denutrizione, ben conosciuto per i suoi effetti nefasti sulla morbidità e
perfino sulla mortalità postoperatoria.
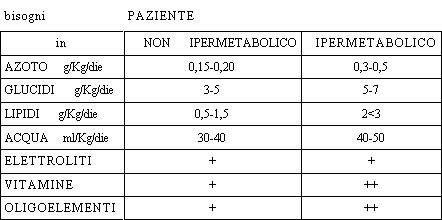
I. DISPENDIO ENERGETICO -
BISOGNO CALORICO
La nutrizione artificiale riguarda pazienti con profili
metabolici differenti. L'apporto calorico deve essere adattato al dispendio
energetico del paziente, tenendo conto delle situazioni di ipometabolismo o di
ipermetabolismo. Da qui nasce il problema della valutazione della spesa
energetica. In pratica la spesa energetica viene calcolata attraverso formule:
Formula di Harris e Benedict:
Uomo:
Kcal/24h 66,5 + (13,75 x P) + (5 x H) + (6,8 x A)
Donna: 655,1 + (9,6 x P) +
(1,8 x H) - (4,7 x A)
Formula di Long:
Long e Kinney, calcolando la
spesa energetica, hanno rilevato che oltre il fattore di attività, bisogna
associare un fattore di gravità per stimare i bisogni reali del paziente:
Uomo: 66,5 + (13,75 x P) + (5 x H) - (6,8 x A)
Donna: 655,1 + (9,6 x P)
+ (1,8 x H) - (4,7 x A)
ove :
P = peso corporeo espresso in Kg
H = altezza (cm)
A = età (anni)
Fattore di attività: paz.
allettato = x 1,2 paz. non allettato = x 1,3
Fattore di gravità: intervento
minore: x 1,2
trauma: x 1,35
sepsi: x 1,60
ustione grave: x 2,10
Riassumendo, gli Autori
concordano nel dire che i bisogni calorici sono i seguenti:
Stati non
ipermetabolici: da 25 a 35-40 Calorie/Kg/giorno
Stati ipermetabolici: da 40
a 50 perfino 60 Kcal
II. BISOGNI DELLA
NUTRIZIONE ARTIFICIALE
I bisogni idro-elettrolitici sono approssimativi:
essi sono soprattutto funzione delle entrate e delle uscite (diuresi, perdite
digestive, sudorazione, feci se diarrea profusa) e dipendono dalla patologia
propria del paziente (insufficienza respiratoria) e dell'atto chirurgico
(toracotomia).

III. REGOLE DELLA
NUTRIZIONE PARENTERALE
Prima di pensare all'apporto calorico-azotato, è
indispensabile ottenere uno stato emodinamico e un equilibrio idroelettrolitico
stabili. L'apporto calorico deve essere equilibrato:
Glucidi 50 - 60%
Lipidi 50 - 40%
Le calorie glico-lipidiche hanno come scopo
l'assimilazione dell'azoto apportato: necessitano 100 - 200 calorie per grammo
di azoto.
IV. I SUBSTRATI
I
GLUCIDI: 1g => 4 calorie
I soluti glucidici sono interessanti perché
esercitano un effetto di risparmio azotato per inibizione della neoglucogenesi
epatica di origine proteica ma questo effetto di risparmio azotato è realizzato
per una quantità massima di 200g di glucosio al giorno. L'eccesso glicidico
apportato è immagazzinato e favorisce la comparsa di steatosi epatca.
SOLUTI
GLUCIDICI
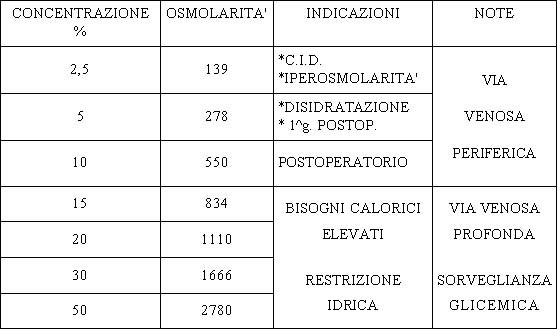
2 I SOLUTI LIPIDICI
Lipidi: 1g => 9
calorie
I soluti lipidici sono interessanti. Il loro apporto calorico è
elevato; la loro isosmolarità protegge il sistema endocrino e ne permette la
perfusione in una vena periferica; inoltre apportano gli acidi grassi
essenziali, il fosforo e la vitamina E. Il loro impiego deve essere prudente
nelle iperlipidemie essenziali, nelle turbe gravi dell'emostasi, nella fase
iniziale di uno shock settico. I soluti lipidici sono delle emulsioni di olio di
soia, di lecitina di tuorlo d'uovo e di glicerolo: essi si comportano come i
chilomicroni naturali.
EMULSIONI LIPIDICHE T.C.L. INTRALIPIDE KBABI-PHARMACIA
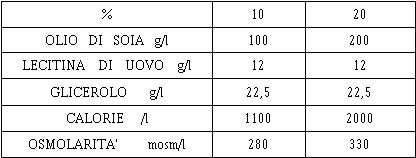
ALTRE EMULSIONI
LIPIDICHE
Emulsione lipidica Nuova
Essa e composta dal 50% di trigliceridi a catena
lunga e dal 50% di trigliceridi a catena media. Questa emulsione ha diversi
vantaggi : eliminazione più rapida legata a un'idrolisi più efficace per mezzo
della lipasi lipoproteica ; ossidazione tissutale degli acidi grassi a catena
media più rapida ; minore depressione immunitaria.
Questa emulsione è il
Medialipid 20% dei Laboratori Braun.
3 I SOLUTI PROTIDICI :
Proteine 1g => 4 calorie
I soluti proteici sono indispensabili per limitare la proteolisi muscolare
1g di Azoto => 2,2 g di urea => 6,25 g di proteine => 30g di muscolo
I soluti proteici sono delle miscele di aminoacidi sintetici cristallizzati
La scelta della soluzione dipenderà :
dal tenore in azoto totale
dal rapporto E / T A.A.E. / N totale <3 O.M.S. F.A.O.
E / T >3 Proteine dell'uovo
E / T >5 Patologie specifiche
dall'osmolarità > 800 mosm/l => vena centrale
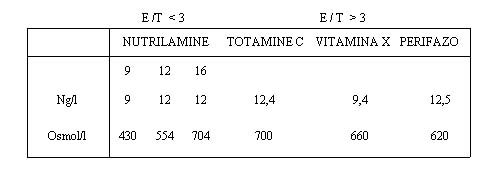
I soluti protidici
possono essere infusi in vena periferica
Alcuni soluti protidici
necessitano una via centrale
Soluzioni protidiche specifiche:
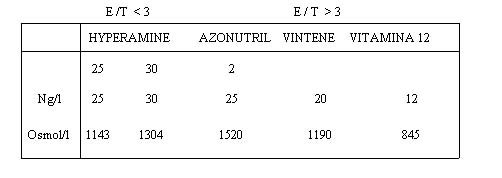
Esistono soluzioni:
*
arricchite in aminoacidi ramificati (Valina,
Leucina, Isoleucina) che trovano indicazione nella prevenzione
dell'encefalopatia epatica postoperatoria o nella prevenzione della proteolisi
muscolare nel politraumatizzato (VALINOR 12 g N/litro) * contenenti quasi
esclusivamente aminoacidi essenziali : sono
indicate nei pazienti affetti da insufficienza renale (NEPHRAMINE).
4
MISCELE TERNARIE :
Esse associano i tre nutrienti in un solo
flacone
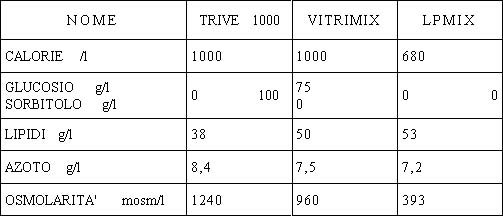
5 SACCHE
NUTRIZIONALI:
Le miscele ternarie possono essere realizzate sia in modo
artigianale sia in modo industriale : sacca Kabimix o sacca Ivemix ; tuttavia
queste sacche non contengono elettroliti, né vitamine, né oligoelementi.
V. GLI ADIUVANTI
1 LE VITAMINE :
Sono
indispensabili nel denutrito, nella chirurgia maggiore, e quando la durata della
nutrizione parenterale totale è superiore ai 5 giorni. Sono fornite dai seguenti
preparati :
| HYDROSOL
POLYVITAMINE (Roche) |
CERNEVIT
(Clintec) |
SOLUVIT (Kabi-Pharmacia) |
VITALIPID
(Kabi-Pharmacia) |
| privo di : Acido Folico, Vit. B5 e B12 e Vit. K | privo di Vit. K | contiene tutte le vitamine | |
2 GLI
OLIGOELEMENTI :
Sono indispensabili come le vitamine se la NPT dura più di 7
giorni e se il paziente è denutrito. La somministrazione è prevista ogni giorno
od a giorni alterni
VI. LE VIE DI ACCESSO
¨ Le miscele nutrizionali possono essere somministrate:
* Per via
periferica : accesso venoso periferico
* Per via centrale : vena giugulare
interna, vena succlavia
* Se la NPT deve protrarsi per più di 15 giorni è
opportuno utilizzare un catetere tunnellizzato.
SCELTA DELL'ACCESSO VENOSO
| Via venosa periferica | Durata della NPT < 6 giorni | Miscele
nutrizionali: - Soluzione glucosata 10% o 15% - Soluzioni proteiche < 800 mosm/l - Emulsioni lipidiche |
| Via venosa profonda | Durata della NPT > 7 giorni | Miscele nutritive : Soluzione glucosata di % > 10% Soluzioni proteiche > 800 mosm/l Emulsioni lipidiche |
VII. MODALITA' DI
SOMMINISTRAZIONE
Le miscele nutritive contenute in flaconi separati o in
sacche possono essere somministrate per gravità o a flusso costante utilizzando
delle pompe peristaltiche.
VIII. CONTROLLO DELLA NPT
Controllo clinico :
Disidratazione
Astenia
Controllo
bioumorale :
- Fase acuta :
Sangue: Urea, Creatinina, Ionogramma,
Glicemia, Riserva alcalina, Calcio, Fosforo
Urine: Ioniuria, Glicosuria,
Creatinina
- Ogni settimana :
Bilancio epatico
Dosaggio di
Colesterolo, trigliceridi, magnesio
- Ogni mese :
Dosaggio di folati,
ferro, vit. B1 e B6
IX. COMPLICAZIONI
Esse possono essere numerose :
1 COMPLICAZIONI TECNICHE
LEGATE AL
CATETERE
Trombosi
Ematoma:
immediato
versamento secondario :
pleurico, mediastino, pericardico
OPACIZZAZIONE DEL CATETERE ANCHE SE ESSO
E' RADIO-OPACO
Migrazione del catetere
Embolia gassosa
2
COMPLICAZIONI GENERALI
Infettive
Sono le più pericolose perché possono
essere mortali. L'origine può essere rappresentata da una contaminazione esogena
(catetere, soluzione nutrizionale, sistema di somministrazione) o endogena
(sepsi intraddominale).
3 COMPLICAZIONI METABOLICHE
Le complicazioni
possono essere dovute sia a carenza sia ad eccesso dei nutrienti, degli
elettroliti, delle vitamine e degli oligoelementi. L'iperalimentazione con
soluzioni glicidiche provoca rischi di scompenso respiratorio e di steatosi
epatica
La comparsa di complicazioni epato-biliari può essere causata da :
Eccesso glucidico
Carenza in aminoacidi
Carenza in acidi
grassi essenziali
Eccesso calorico
Stasi vascolare
_______________________________________________________
La nutrizione Enterale
_______________________________________________________
La necessità di fornire
ai malati il nutrimento necessario ha sempre stimolato la ricerca di metodi
alternativi alla normale assunzione di cibo qualora questa fosse
impedita.
La nutrizione enterale è una forma di alimentazione destinata
a pazienti che non possono assumere in modo normale gli alimenti, ma che hanno
conservato in modo totale o parziale l'integrità funzionale dell'apparato
gastrointestinale.
Per lungo tempo i metodi più validi per raggiungere
tale scopo sono stati costituiti dalla creazione di accessi artificiali al tubo
digerente mediante procedure chirurgiche (gastrostomie e digiunostomie) che sin
dal secolo scorso sono state elaborate secondo principi tuttora
validi.
L'interesse per queste forme di nutrizione enterale è nel tempo
diminuito con l'introduzione delle tecniche di infusione endovenosa e poi con il
rapido diffondersi della nutrizione parenterale mediante accesso alla grosse
vene centrali.
Negli ultimi due decenni, tuttavia, si sta riaffermando
il ruolo della nutrizione enterale quale valida terapia di riequilibrio
metabolico, in virtù di un miglioramento nella preparazione delle miscele da
somministrare, di recenti acquisizioni dietetiche e di fisiologia dell'apparato
digerente e per un corretto inquadramento di quelli che sono i vantaggi ed i
limiti della nutrizione parenterale totale.
Nel considerare la
nutrizione enterale al giorno d'oggi, oltre al suo ruolo ormai consolidato ed
affidabile di supporto nutrizionale, bisogna riferirsi anche al suo ruolo
farmacologico, valutando quali sono i vantaggi che essa può comportare
indipendentemente dal mantenimento di un adeguato assetto
nutrizionale.
Principi di fisiologia dell'apparato
digerente.
 |
La funzione
fondamentale dell'apparato digerente è quella di assorbire gli alimenti
introdotti con la dieta, trasportando le particelle ingerite dal lume
gastrointestinale al circolo sistemico. |
Carboidrati: con la dieta
vengono introdotti zuccheri complessi in forma di poli e oligosaccaridi (amido,
saccarosio, lattosio) che vengono scissi nelle componenti elementari dalle
amilasi salivari e pancreatiche per essere assorbiti.
I prodotti di
questa digestione vengono ulteriormente idrolizzati a monosaccaridi ad opera di
enzimi presenti sull'orletto a spazzola delle cellule
intestinali.
L'assorbimento di questi monosaccaridi avviene sia per
trasporto attivo mediante carrier specifici (glucosio e galattosio) che per
trasporto facilitato, sempre mediante carrier in base a gradiente di
concentrazione (fruttosio).
Proteine: le proteine alimentari vengono
idrolizzate a piccoli peptidi o aminoacidi, con una digestione che inizia a
livello gastrico e che continua con le peptidasi pancreatiche a livello
dell'intestino tenue.
Gli aminoacidi entrano nelle cellule mediante un
sistema di trasporto attivo con carrier specifici per ciascuna classe di
aminoacidi.
Lipidi: i lipidi alimentari sono costituiti da trigliceridi
esterificati con acidi grassi a catena lunga (oleico, linoleico, palmitico,
stearico) e con acidi grassi a catena media (MCT).
I primi giungono
intatti fino a livello intestinale dove le lipasi pancreatiche li scindono in
monogliceridi e due molecole di acidi grassi.
Tali componenti rimangono
in soluzione formando con i sali biliari le micelle, le quali si disgregano a
livello dell'orletto a spazzola consentendo l'ingresso dei grassi nelle cellule
tramite la componente lipofila di tale orletto.
L'assorbimento dei MCT
è più semplice per diversi motivi:
· il 30% viene assorbito
direttamente senza alcuna modifica;
· vengono scissi dalla lipasi
pancreatica in glicerolo e 3 molecole di acidi grassi liberi a catena media
(MCFA) che sono più solubili, formano meglio le micelle e vengono meglio
assorbiti dei corrispettivi acidi grassi liberi a catena lunga
(LCFA).
Acqua: l'intestino tenue assorbe mediamente circa 8 litri di
acqua al giorno, in parte costituita da quella ingerita e in gran parte
costituita dal riassorbimento della componente idrica delle secrezioni stesse
dell'apparato digerente (gastrica, biliare, pancreatica).
Tale
assorbimento avviene in virtù di un gradiente idrostatico tra lume
gastrointestinale e cellule intestinale e per forze osmotiche legata ai
gradienti di concentrazione creati dalle altre molecole non idriche che vengono
riassorbite.
In sintesi: il corretto svolgimento dei processi
fisiologici di digestione e assorbimento richiede un buon funzionamento di
stomaco, pancreas, fegato, vie biliari e intestino.
Indicazioni
alla nutrizione enterale.
La nutrizione enterale si rivolge
principalmente ai pazienti malnutriti. In Letteratura esiste comunque consenso
tra i diversi Autori riguardo al fatto che bisogna pensare ad una forma
alternativa di nutrizione (parenterale o enterale) per i paziente che si presume
non possano mangiare per più di cinque giorni.
Le principali
indicazioni suddivise per gruppi di patologia sono le seguenti:
PATOLOGIE
NEUROLOGICHE
- alterazioni dello stato di coscienza
-
accidenti cerebrovascolari
- traumi
- depressione grave e
anoressia nervosa
- deficit neurologici della
deglutizione
PATOLOGIE ORO-FARINGO-ESOFAGEE
-
neoplasie
- infiammazioni
- stenosi o alterazioni della
motilità con disfagia grave
- traumi
PATOLOGIE
GASTROINTESTINALI
- sindrome da intestino corto (più di 150 cm di
intestino tenue)
- pancreatite
- malassorbimento da patologia
pancreatico-biliare
- fistole enteriche (con nutrizione portata a valle
della fistola)
VARIE
- ustioni
- sepsi
-
anoressia in altre situazioni patologiche
Controindicazioni alla
nutrizione enterale.
Sono costituite essenzialmente da tutte quelle
situazioni in cui si verifica un mancato funzionamento dell'assorbimento
intestinale.
Si riconoscono come situazioni in cui non è praticabile la
nutrizione enterale le seguenti condizioni:
- occlusioni
intestinali
- ileo paralitico
- fistole con impossibilità a
condurre la nutrizione a valle
- intestino corto (meno di 150 cm di
intestino tenue)
 |
LE MISCELE NUTRIZIONALI |
La scelta della
formulazione, il grado di assorbimento, la tollerabilità sono in funzione del
tipo e della quantità dei diversi nutrienti e delle caratteristiche fisiche
(viscosità, osmolarità, omogeneicità, ecc).
Le formulazioni in
commercio devono avere queste caratteristiche e devono contenere i diversi
componenti nutrizionali secondo una corretta percentuale.
La
formulazione più semplice ed in passato largamente usata per la nutrizione
enterale, indicata come dieta naturale, è stata costituita dalla
somministrazione degli alimenti opportunamente frullati.
Tale metodica
pur essendo molto pratica e di semplice uso, oltre che di basso costo, presenta
però degli inconvenienti importanti che ne sconsigliano l'applicazione come
metodica di prima scelta.
La densità e viscosità delle miscele così
ottenute obbliga all'uso di sondini di grosso calibro, piuttosto rigidi, con
frequenti complicanze che la rendono fastidiosa e poco tollerata, quali riniti,
sinusiti, faringiti, otiti e decubiti da sondino.
Le miscele così
preparate inoltre difficilmente sono complete e bilanciate in termini di
adeguata quantità di calorie somministrate, corretto rapporto azoto/calorie e
contenuto in vitamine e minerali.
Tali miscele possono essere
somministrate solo a livello gastrico e non digiunale. Questo comporta un
passaggio degli alimenti a livello duodenale con stimolazione delle secrezioni
gastrica, pancreatica e biliare che devono essere adeguate alla digestione di
alimenti complessi.
E' quindi indispensabile una buona funzionalità di
stomaco, pancreas, fegato e vie biliari.
La somministrazione di tali
miscele con siringhe e schizzettoni a pressione può provocare distensione
gastrica, indurre vomito e soprattutto, nei pazienti con coscienza alterata,
portare ad un'aspirazione nelle vie aeree con gravi polmoniti ab ingestis,
complicanza spesso ad esito mortale e descritta in Letteratura con un'incidenza
compresa tra il 2-5%.
Per queste ragioni tale sistema è poco
consigliabile, indicato solo nei casi in cui si ritiene che l'uso della
nutrizione enterale sia di breve durata, limitato a pochi
giorni.
L'alternativa alle diete naturali è costituita dalle miscele
chimicamente preparate, dette anche diete artificiali.
Tali prodotti
hanno una notevole praticità d'uso, essendo forniti dalle case farmaceutiche o
in forma liquida già pronti per essere somministrate od in forma di polveri da
diluire con acqua.
Non hanno particolari problemi di stoccaggio in
reparto, sono a lunga conservazione e richiedono una quantità minima di lavoro
da parte del personale per la loro preparazione.
Hanno inoltre una
serie di vantaggi rispetto alle diete naturali dal punto di vista
nutrizionale:

sono molto fluide e quindi somministrabili senza problemi attraverso sondini molto piccoli e morbidi;
hanno una quantità calorica definita, in genere 1 kcal per millilitro, ed è quindi possibile calcolare esattamente la quantità di calorie che si vuole somministrare;
sono preparate in maniera completa e bilanciata in termini di rapporto azoto/calorie, di contenuto in lipidi, zuccheri, vitamine e sali minerali.
Le diete artificiali sono
inoltre adattabili alle problematiche del singolo paziente e si distinguono
in:
- polimeriche;
- semielementari;
-
elementari.
Le prime sono costituite da proteine intatte, polisaccaridi
e lipidi complessi e richiedono quindi un normale lavoro digestivo per essere
assorbite con una buona funzionalità di stomaco, pancreas, fegato e vie
biliari.
Nel caso delle diete semielementari, vengono somministrati
prodotti in gran parte già digeriti, in forma di aminoacidi e polipeptidi a
catena media e lunga, trigliceridi a catena media (MCT), oli vegetali e
oligosaccaridi.
Il lavoro digestivo richiesto prima dell'assorbimento è
quindi molto ridotto.
Inoltre la gran parte di quello che viene
somministrato viene assorbito a livello dell'intestino tenue, ed il residuo
indigerito è scarsissimo.
Le diete elementari sono costituite da
elementi nutritivi che non richiedono alcun processo digestivo, ma soltanto
l'assorbimento intestinale. Vengono infatti somministrati aminoacidi puri,
monosaccaridi, MCT, elettroliti, oligoelementi e vitamine, che vengono
completamente assorbiti senza lasciare scorie.
Tutte queste diete sono
prive di lattosio e di glutine, fatto questo importante per i frequenti episodi
di intolleranza a tali elementi.
Un altro punto importante da
considerare è l'osmolarità di queste miscele, intesa come numero di particelle
libere in soluzione indipendentemente dalle loro
dimensioni.
L'osmolarità è alta nelle miscele elementari in cui le
molecole somministrate sono già digerite e spezzettate, mentre è più bassa nelle
semielementari e nelle polimeriche, in cui vengono somministrate in soluzione
poche molecole di grosse dimensioni, da digerire.
Un'osmolarità alta
provoca il richiamo di acqua dalle cellule verso il lume gastrointestinale,
facilitando così la comparsa di distensione e dolore addominale, diarrea e
disidratazione ipertonica.
La scelta della miscela da somministrare al
singolo paziente va quindi fatta in base alle sue capacità digestive
(funzionalità gastrica, pancreatica, epatica e biliare) e di assorbimento
(estese resezioni intestinali), preferendo quando possibile la somministrazione
delle diete polimeriche e semielementari, tenendo conto che l'uso di miscele
elementari è solitamente meno tollerato ed espone ad un rischio maggiore di
complicanze.
Modalità di somministrazione
La scarsa
palatabilità di tali miscele obbliga ad una loro somministrazione mediante
sonda.
Tale modalità può verificarsi in due modi:
·
posizionamento di un sondino naso gastrico o naso digiunale;
· accesso
chirurgico al tubo digerente (gastro o digiunostomie).
A parte va
considerata la gastrostomia percutanea endoscopica, che ha il vantaggio di un
posizionamento diretto del sondino nel tubo digerente senza dover ricorrere
all'intervento chirurgico prima necessario per ottenere gli stessi
risultati. 
Il posizionamento di un
sondino per alimentazione a livello gastrico è di facile esecuzione e consente
inoltre sfruttando la capacità di serbatoio dello stomaco una somministrazione
non in continua ma a boli refrattari della miscela nutrizionale, che simula la
normale assunzione di cibo.
Il passaggio del cibo nello stomaco e nel
duodeno stimola infatti le normali secrezioni gastrica, pancreatica e
biliare.
Tale sistema non va quindi usato nei casi in cui tale
stimolazione abbia un effetto negativo, come ad esempio nelle
pancreatiti.
La somministrazione a livello gastrico, soprattutto a boli
in forma refrattaria e in pazienti con stato di coscienza compromesso espone al
rischio del rigurgito con aspirazione nelle vie aeree.
Il
posizionamento di un sondino per alimentazione a livello digiunale è
tecnicamente più difficile da ottenere, e richiede solitamente un supporto
endoscopico.
La somministrazione della miscela a tale livello mette al
sicuro da una possibile aspirazione nelle vie aeree e riduce al minimo la
stimolazione biliopancreatica indotta dal cibo.
E' preferibile quindi
nel caso di pazienti con sensorio compromesso o con patologie
bilio-pancreatiche.
E' però obbligatorio in tale caso somministrare
solo diete artificiali e in forma continua lenta mediante gocciolatore o pompa
peristaltica.
E' opportuno controllare radiologicamente mediante un
addome diretto con l'eventuale somministrazione di un bolo di contrasto il
corretto posizionamento di tali sonde, sia a livello gastrico che digiunale,
prima di iniziare l'infusione delle miscele.
Il posizionamento per via
chirurgica di un sondino per alimentazione va riservata a quei casi in cui una
gastrostomia o una digiunostomia venga confezionata a completamento di un
intervento eseguito per altri motivi, o in quei casi in cui non sia possibile il
raggiungimento dello stomaco o del digiuno dall'esterno mediante la via nasale.
E inoltre la metodica di scelta qualora la nutrizione enterale si protragga per
più di 2-3 settimane.
Fondamentale è la corretta manutenzione di tali
sondini che hanno la tendenza ad ostruirsi.
Vanno lavati con almeno 30
cc di fisiologica prima e dopo il loro uso.
Essendo molto morbidi e a
lume sottile, sono praticamente impossibili da sbloccare una volta
ostruiti.
Complicanze
Addominali. Sono
costituite da distensione e dolore addominale, con diarrea. Si manifestano in
maniera più o meno disturbante nel 30-50% dei pazienti, soprattutto nel primo
periodo di infusione e tendono poi a diminuire nel tempo. Per non incorrere in
tali complicanze è opportuno iniziare l'infusione ad una bassa velocità (40-50
ml/ora) con miscele a bassa osmolarità, diluendo la miscela con fisiologica in
rapporto di uno a uno (500 ml di miscela diluiti con 500 ml di fisiologica),
incrementando gradatamente sia la velocità di infusione (50 ml/ora/die) che la
concentrazione.
Riconoscono diverse cause:
eccessiva velocità di infusione;
ipertonicità non tollerata della miscela;
intolleranza ad uno o più componenti;
concomitante terapia antibiotica (soprattutto tetracicline e aminoglicosidi).
Meccaniche:
posizionamento errato del sondino, soprattutto nelle vie aeree; può succedere senza che vi siano chiari segni di irritazione delle vie aeree, a causa della morbidezza e delle piccole dimensioni. Va ricordata l'importanza del controllo radiologico della esatta posizione del sondino;
dislocazione del sondino dopo colpi di tosse o vomito: nuovo controllo radiologico con eventuale riposizionamento;
complicanze loco-regionali da sondino (rinofaringiti, otiti, sinusiti, decubiti): sono rare con i sondini morbidi in silicone o poliuretano e richiedono terapia sintomatica;
occlusione del sondino: è relativamente frequente; è molto difficile sbloccare un sondino ostruito. Molto importante quindi la corretta manutenzione;
distensione gastrica con rallentato svuotamento dello stomaco: è tipica della somministrazione naso-gastrica delle miscele; possibile rigurgito con grave polmonite ab ingestis; importante controllare mediante aspirazione l'assenza di un ristagno importante (maggiore di 150 cc) prima di iniziare la successiva somministrazione.
Metaboliche. Sono
assimilabili a quelle in corso di nutrizione parenterale totale, anche se in
genere la loro frequenza e gravità è nettamente minore. Tipica della
nutrizione enterale è la disidratazione ipertonica conseguente ad un passaggio
di acqua verso il lume intestinale in conseguenza della somministrazione a
velocità o concentrazione eccessive. In questi casi vanno ridotti tali
parametri, e va corretto il bilancio idro-elettrolitico con l'infusione
endovenosa. In alcuni casi in cui non si hanno buone risposte alla riduzione
di velocità di infusione e concentrazione della miscela, è opportuno
sospendere per 2-3 giorni la nutrizione enterale e riprenderla poi a valori
minimi con incrementi progressivi.
REGOLE PRATICHE
| Scegliere la via di somministrazione in base al paziente (infusione digiunale in caso di patologia gastroduodenale, biliopancreatica o in caso di rischio di ab ingestis). |
| Preferire le miscele con osmolarità più bassa (polimeriche e semielementari), limitando l'uso delle miscele elementari ai gravi casi di malassorbimento da patologia biliopancreatica o in caso di svezzamento dalla nutrizione parenterale totale nella sindrome da intestino corto. |
| Eseguire sempre un controllo radiologico della corretta posizione del sondino prima di iniziare l'infusione. |
| Partire con una velocità di infusione bassa (50 ml/ora) e con miscele diluite con fisiologica uno a uno incrementando gradualmente tali valori. La nutrizione enterale raggiunge in genere più lentamente della nutrizione parenterale il pieno carico calorico da somministrare. |
| Ridurre velocità e concentrazione dell'infusione nel caso compaiano complicanze addominali prima di usare farmaci antidiarroici e antispastici. |
| Controllare l'entità del ristagno prima di una nuova infusione nel caso di somministrazione a livello gastrico. Sospendere tale infusione se il ristagno supera 100-150 cc. |
| Sollevare testa e spalle del paziente di almeno 30° durante l'infusione. |
| Ricordarsi di lavare il sondino prima e dopo l'infusione |
Informazioni sulla rivista
ESIA-Italia
EDUCATIONAL SYNOPSES IN
ANESTHESIOLOGY and CRITICAL CARE MEDICINE - Italia
costituisce la parte
Italiana della versione Americana, pubblicata su Internet da Keith J Ruskin,
Professore di Anestesia alla Università di Yale. I lavori saranno accettati sia
in lingua Italiana che Inglese. In quelli di lingua Italiana un corposo
riassunto in Inglese verrà preparato dalla redazione, qualora l'autore non fosse
in grado di fornirlo. A cura della redazione sarà inoltre la traduzione in
Italiano dei manoscritti inviati in lingua Inglese. La rivista sarà inviata
gratuitamente a tutti quelli che ne faranno richiesta, inviando il seguente
messaggio "Desidero ricevere ESIA versione italiana" indirizzato a
LANZA@UNIPA.IT
La rivista pubblica rewiews e lavori originali
compiuti nei campi dell'anestesia e della medicina critica. I lavori originali
riguardano ricerche cliniche, di laboratorio e la presentazione di casi clinici.
Le reviews includono argomenti per l'Educazione Medica Continua (EMC), articoli
di revisione generale o riguardanti le attrezzature tecniche. ESIA pubblica le
lettere all'Editore contenenti commenti su articoli precedentemente publicati ed
anche brevi comunicazioni. La guida per gli autori può essere consultata
collegandosi al sito ANESTIT all'indirizzo: http://anestit.unipa.it/
utilizzando la sezione riservata ad ESIA-Italia; oppure può essere richiesta inviando un messaggio a lanza@unipa.it EDUCATIONAL
SYNOPSES IN ANESTHESIOLOGY and CRITICAL CARE
MEDICINE Sezione Italiana
Il numero della
rivista è anche ottenibile attraverso World-WideWeb WWW: l'URL per questo numero
di ESIA è: http://anestit.unipa.it/esiait/esit200307.txt
Il nome della rivista è esitaaaamm, dove aaaa è l'anno ed mm
il mese (per esempio questo numero è esit200307.txt)
LA REDAZIONE DI ESIA ITALIA
DIRETTORE: Vincenzo LANZA
Primario
del Servizio d'Anestesia e Rianimazione Ospedale Buccheri La Ferla
Fatebenefratelli Palermo LANZA@UNIPA.IT
Terapia Intensiva
Antonio Braschi
Primario del Servizio
d'Anestesia e Rianimazione 1 - Policlinico S. Matteo - IRCCS Pavia
Anestesia Cardiovascolare
Riccardo Campodonico
Responsabile
dell'Unità di Terapia Intensiva Cardiochirurgica - Azienda Ospedaliera di Parma
ricrob@mbox.vol.it
Anestesia e malattie epatiche
Andrea De Gasperi
Gruppo trapianti epatici
/ CCM - Ospedale Niguarda - Milano
Medicina critica e dell'emergenza
Antonio Gullo
Professore di Terapia
Intensiva - Direttore del Dipartimento di Anestesia e Terapia Intensiva
-Università di Trieste
Anestesia ed informatica
Vincenzo Lanza
Primario del Servizio
d'Anestesia e Rianimazione - Ospedale Buccheri La Ferla Fatebenefratelli -
Palermo
Tossicologia
Carlo Locatelli
Direttore del Centro di
Informazione Tossicologica Centro antiveleni di Pavia - Fondazione Scientifica
"Salvatore Maugeri Clinica del Lavoro e della Riabilitazione"- Pavia
Terapia Antalgica e Cure Palliative
Sebastiano Mercadante
Responsabile dell'
Unità d'Anestesia e di Terapia del Dolore e Cure Palliative - Dipartimento
Oncologico La Maddalena - Palermo terapiadeldolore@la-maddalena.it