_______________________________________________________
2 La gestione delle vie aeree in emergenza (2^ parte)
_______________________________________________________
Corrado Cancellotti
Anestesia Rianimazione Ospedale Gubbio- S. Agostino 8/h 06024
Gubbio 0759275489
Cancellotti@infoservice.it
vedi La gestione delle vie aeree in emergenza (1^ parte)
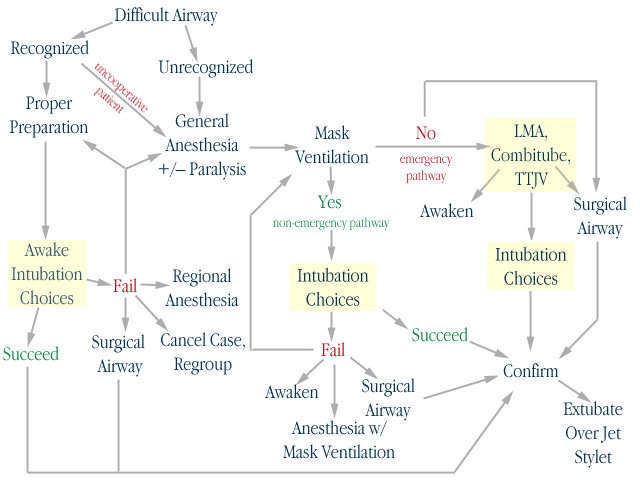
L'intubazione difficile : protocollo ASA
In caso di intubazione difficile, la ASA ha proposto il seguente schema di comportamento:
In caso di intubazione
difficoltosa prevista, e' necessario una adeguata
preparazione ed informazione del paziente per poter effettuare
una intubazione da sveglio. Il fallimento della procedura
comporta il ricorso a procedure tracheotomiche, o a tecniche di
anestesia regionale. In situazioni di non urgenza e' consigliato
il rinvio.
In caso di intubazione difficoltosa non prevista,
e' necessario la verifica della ventilazione con maschera. Se
questa e' adeguata e' possibile ricorrere alla intubazione di
elezione prevista per il caso specifico ; in caso di fallimento
e' possibile continuare l'anestesia con maschera, risvegliare il
paziente o procedere alla repertazione chirurgica della via
aerea.
La impossibilita' di una ventilazione adeguata con maschera fa
attivare la "emergency patway" che si avvale
dell'utilizzo di presidi relativamente nuovi, che rendono ragione
del cambiamento di strategia rispetto alle procedure
tradizionali. In questo caso puo' essere importante la
disponibilita' e l'esperienza di utilizzo di LMA, Fast Track,
Combitube, TTJV.
Maschera laringea
Non e' difficile l'utilizzo della LMA. Studi compiuti con
personale paramedico non addestrato indicano che la probabilita'
di successo si aggira intorno al 92%. Comunque questo device deve
essere utilizzato prevalentemente in anestesia fino a quando il
suo uso in altre situazioni non si e' dimostrato capace di
aumentare la sopravvivenza. C'e' una lunga curva di apprendimento
per divenire esperti nel posizionamento della LMA. Ciononostante
si possono avere occasionali defaillance anche da parte di
personale esperto.
| La maschera laringea e' stata inventata dal Dott. Archie Brain nel 1981. L'intento era quello di stabilire una connessione diretta con le vie aeree del paziente che potesse garantire una sicurezza e una convenienza maggiore della maschera facciale. La commercializzazione si e' avuta soltanto nel 1988, dopo diverse modifiche del progetto originale. La forma a cuneo, liscia garantisce facilmente il passaggio dietro la lingua e l'epiglottide. Una volta correttamente posizionata l'estremita' inferiore della maschera rimane contro lo sfintere esofageo superiore, la parte anteriore si porta dietro la fossa piriforme, il bordo superiore contro la base della lingua. L'epiglottide si porta in alto, talvolta in basso e parzialmente attraverso le due aperture nella cavita' della maschera. Il gonfiaggio della cuffia provoca generalmente un modesto movimento in alto dell'intera LMA. La posizione finale vede l'affrontarsi della glottide e della apertura della maschera. | 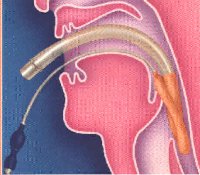 |
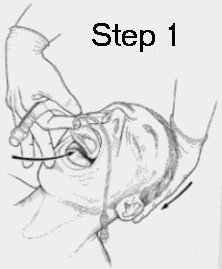
La procedura per il posizionamento
della LMA e' di seguito descritta. L'operatore deve indossare dei
guanti. Un assistente e' invitato a spingere in basso la
mandibola cosi' da controllare che la maschera durante il
posizionamento non si ripieghi in cavita' orale.
La testa viene sospinta indietro dalla mano non dominante
dell'operatore, cosi' da estendere il capo e flettere il collo
(la flessione del collo e' spesso dimenticata e puo' costituire
causa di fallimento in pazienti giudicati ideali per il
posizionamento). Talvolta e' conveniente usare un piccolo cuscino
per flettere il collo.
 |
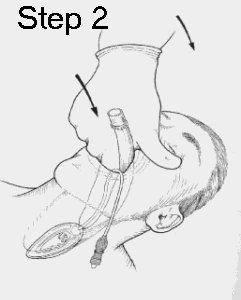 |
Si afferra poi la LMA per il tubo quanto piu' possibile vicino alla inserzione di questo, si porta contro la parte interna degli incisivi (o della gengiva se il paziente e' edentulo) e si sospinge in basso la mandibola con il dito medio per visualizzare meglio e verificare la posizione della maschera. Questo permette anche di inserire piu' facilmente il dito indice nella bocca per guidare la maschera. L'estremita' di questa deve appiattirsi contro il palato duro man mano che avanza nella cavita' orale. La maschera non deve ne' cessare di avanzare, ne' arrotolarsi mano a mano che avanza. In questo caso va reiniziata la procedura. Una volta che la maschera viene sospinta contro il palato e continua ad avanzare, e' conveniente sospingere la maschera verso l'alto (verso il palato duro) e in basso con il dito indice posizionato a livello della giunzione della maschera con il tubo. Questo dito necessita di rimanere in sede durante l'avanzamento della maschera nel faringe, dietro la lingua. Attraverso questo dito e' possibile avvertire il cambiamento di direzione della estremita' della maschera che si verifica quando questa raggiunge la parete posteriore del faringe.
 |
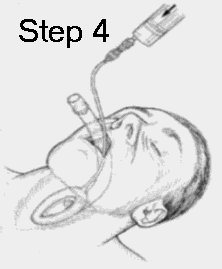 |
Se e' avvertita una resistenza
mentre decorre posteriormente alla lingua si deve pensare al
ripiegamento dell'estremita' su se stessa, o ad una irregolarita'
o una tumefazione nel faringe posteriore quale ad esempio una
ipertrofia tonsillare. In questo caso e' conveniente tentare uno
spostamento in diagonale della maschera durante l'inserimento,
oppure l'inserzione di un dito dietro alla maschera per spostarla
anteriormente e permettere il superamento dell'ostruzione o
infine l'uso del laringoscopio, previo approfondimento della
anestesia.
Al termine del posizionamento, si afferra saldamente il tubo con
l'altra mano e si toglie il dito indice dal faringe. Si spinge
moderatamente con l'altra mano per assicurare l'inserimento
completo della maschera.
Poi si insuffla la cuffia con il volume di aria previsto senza
mantenerla in sede cosi' da trovare la corretta posizione in
faringe. Comunque se il paziente e' troppo magro, se i tessuti
sono molto lassi, il collo corto come avviene in alcuni pazienti
anziani, o se le dimensioni della maschera sono troppo grandi se
la cuffia e' stata iperinsufflata, la LMA puo' spostarsi in alto
fuori del faringe. Se accade e' conveniente utilizzare la
maschera giusta con il volume corretto di insufflazione della
cuffia e ,se necessario, e' conveniente fissare il tubo una volta
posizionato in situ. In ogni caso puo' ritenersi normale uno
spostamento di circa 1.5 cm.
Di seguito e' consigliabile porre due piccoli rotoli di garza
dello spessore di circa 2.5 - 3.0 cm lateralmente alla maschera e
fissare il tutto con cerotto sulla guancia del paziente. Questo
metodo evita il dislocamento del tubo, stabilizza la maschera ed
evita il danno a denti instabili.
In questa condizione e' molto importante la profondita'
dell'anestesia. In caso di superficializzazione, specie durante o
subito dopo la fase di induzione, e' necessario effettuare un
nuovo bolo di anestetico endovenoso o aumentare la quantita' di
vapore, portando al contempo, specie in caso di desaturazione ,
la concentrazione di ossigeno al 100%. Queste misure in genere
sono sufficienti a superare il laringo e/o broncospasmo. In ogni
caso e' buona norma evitare di sfilare la maschera. Altresi' e'
possibile che l'uso di miorilassanti possono provocare una minore
tenuta della maschera. E' buona norma comunque monitorizzare la
saturimetria periferica.
In caso di perdita ingente di aria durante l'insufflazione e'
necessario verificare che la maschera sia adatta al paziente, che
la cuffia sia adeguatamente insufflata, che la maschera non sia
risalita in faringe e non si sia mal posizionata controllando la
linea nera posta sul tubo che deve essere costantemente rivolta
verso il labbro superiore.
Quindi le procedure chirurgiche possono iniziare solo dopo aver
raggiunto un adeguato piano di anestesia. Senza stimolazioni
inadeguate, la maschera laringea e' tollerata fino a piani molto
superficiali di anestesia.
La presenza di tosse depone per la presenza di secrezione a
livello laringeo che normalmente viene allontanata dal meccanismo
fisiologico, non interferendo minimamente la maschera a livello
delle corde. Altresi' e' possibile, specie in fase di recupero,
aspirare la secrezione.
In caso di utilizzo della maschera in IPPV, la perdita di aria
dalla cuffia deve far pensare in prima istanza ad una inadeguata
curarizzazione e non ad una perdita della medesima.
In ogni caso l'uso della maschera in IPPV con curarizzazione
necessita di adeguata esperienza. Infatti un minimo
malposizionamento della maschera puo' provocare una insufflazione
graduale dello stomaco, come pure l'uso di pressioni di
insufflazione o volumi correnti troppo grandi. Devono essere
impostati parametri ventilatori capaci di mantenere una normale
end tidal CO2, mantenendo pressioni di picco sempre piu' basse
rispetto a quelle in cui diventa rilevabile la perdita tra
l'interfaccia maschera/laringe.
La LMA e' compatibile con la presenza di un sondino nasogastrico.
Questo puo' essere posizionato anche con la maschera in situ,
provvedendo ad un modesto scuffiaggio. In ogni caso e' buona
norma posizionare il sondino prima della maschera. E' risaputo
che la presenza del sondino non evita il rigurgito gastrico, anzi
lo puo' facilitare dato che rende incontinente lo sfintere
gastroesofageo superiore.
Un palloncino pilota troppo disteso puo' far presupporre una
eccessiva insufflazione della cuffia della maschera, ma puo'
rappresentare anche un segno di usura della mschera. In questo
caso, specie se la maschera diventa incontinente, e' bene
ridurre: comprimere leggermente il palloncino, effettuare un
"taping" con cerotto per prevenire la riespansione non
usare nuovamente la maschera.
La LMA permette di raggiungere il tratto sia ventilatorio che
digestivo. Il tubo introdotto attraverso la LMA puo' essere
guidato in trachea, mentre il tubo che e' spinto posterior-mente
la maschera raggiunge l'esofago. Una maschera di dimensione 3 o 4
lascia passare un tubo endotracheale di 6 mm cuffiato, mentre un
tubo di maggiori dimesioni puo' essere tollerato posteriormente.
Intubazione della trachea
Usando un tubo endotracheale di 6 mm ben lubrificato e' possibile
procedere all'intubazione tracheale in un paziente ben sedato e
curarizzato. Per facilitare la progressione del tubo
endotracheale all'interno della maschera e' conveniente ruotarlo
leggermente sulla sinistra cosi' da permettere il passaggio
attraverso l'apertura distale del tubo della maschera evitando
l'intoppo con la barra destra che ivi e' posta. La flessione
della testa puo' evitare che l'estremita' del tubo endotracheale
si incagli a livello della parete anteriore della laringe. E'
buona norma avere a disposizione un capnometro per confermare
l'esatto posizionamento del tubo. Una volta effettuata
l'intubazione la LMA non necessariamente deve essere rimossa se
non alla fine della procedura chirurgica quando e' possibile
rimuovere il tubo, lasciando in situ la maschera sino a che il
paziente non ha raggiunto un buon livello di coscienza,
sottoponendolo a stimoli minori.
E' altresi' possibile passare una LMA attraverso un tubo
endotracheale. La procedura puo' essere utile nei pazienti che
devono essere sottoposti a weaning dopo ventilazione prolungata,
permettendo il mantenimento di una ventilazione assistita mentre
il paziente diviene piu' responsivo senza per questo sopportare
la presenza di un tubo endotracheale.
Intubazione dell'esofago
Tubi di maggiore calibro (7-8 mm) possono essere utilizzati per
raggiungere l'esofago posteriormente alla maschera laringea
purche' sospinti delicatamente e ben lubrificati.
Fibrobroncoscopia
Un fibrobroncoscopio puo' essere introdotto nella LMA e passare
attraverso questa. E' conveniente sospingerlo orientato
correttamente con la estremita' flessa anteriormente cosi' da
facilitare l'attraversamento della via centrale posta a livello
delle barre inferiormente. L'epiglottide talvolta puo' disporsi
contro la barra centrale dell'apertura, o al di sopra o ripiegata
al di sotto.
Esofagoscopia
E' possibile inserire posteriormente alla maschera in situ un
esofagocopio ben lubrificato. E' conveniente inizialmente seguire
in maniera diretta l'inserimento, fissando la LMA evitando
possibili movimenti.
Comportamento in caso di rigurgito
Se avviene rigurgito durante un'anestesia e' conveniente ruotare
la testa in basso, aspirare all'interno della maschera. Puo'
essere conveniente procedere alla fibrobroncoscopia o al
posizionamento di un tubo endotracheale, anche se non sempre e'
la cosa migliore dato che persistono i riflessi della tosse che
permette di ripulire l'albero bronchiale.
La LMA non e' stata approvata dalla
U.S. Food and Drug Amministration per l'uso sostitutivo del tubo
endotracheale. Tuttavia in casi di intubazione difficile e'
possibile l'utilizzo a discrezione sotto la responsabilita'
diretta dell'operatore. Inoltre statisticamente i casi in cui
l'intubazione e' difficile in quanto la laringe e' scarsamente
visualizzabile alla laringoscopia diretta, sono i casi che non
presentano problemi nel posizionamento della LMA, probabilmente
perche' posizionandosi la maschera posteriormente alla laringe,
puo' costituire un vantaggio quando questo si trova
apparentemente anteriorizzato.
Controindicazioni
La LMA non dovrebbe essere usata in urgenza, nei pazienti con
ernia iatale e nelle gravide oltre le 14 settimane.
Controindicazioni relative sono costituite da una bassa
compliance polmonare in cui occorrono pressioni di picco elevate
(superiori ai 20 cm H20). E' possibile avere secchezza delle
fauci, temporanea disartria, dovuta in genere alla iperinflazione
della cuffia. (42,43,44,45)
Fast Track
E' un dispositivo derivante dalla LMA, che permette l'intubazione
orotracheale senza la necessita' di muovere la testa e il collo
dalla posizione neutra.
Trova indicazione nelle condizioni in cui e' necessario il
mantenimento della ventilazione durante i tentativi di
intubazione, nelle situazioni in cui e' essenziale mantenere
l'allineamento e la posizione "neutra", in caso di
limitato accesso al capo del paziente o in caso di
indisponibilita' di personale esperto nelle pratiche di
intubazione.
| Il device e' composto da
un tubo curvato secondo l'anatomia delle vie aeree, da un
manico che permette il posizionamento con una sola mano e
i movimenti fini di adattamento durante le manovre di
intubazione nonche' quelli inerenti l'eventuale
posizionamento di sondino nasogastrico posteriormente.
Una barra mobile di elevazione dell'epiglottide durante
il passaggio del tubo e' posta a livello della giunzione
tubo-maschera. La preparazione e' la medesima della LMA, il capo va mantenuto in posizione neutra, la LMA Fast Track impugnata per il manico tra pollice e indice, va presentata a livello del palato duro immediatamente dietro gli incisivi superiori. Il tempo successivo prevede il movimento di scivolamento e rotazione lungo la curvatura del tubo rigido. Il cuffiaggio deve avvenire con una quantita' di aria cosi' da raggiungere una pressione di circa 60 cm/H2O. Il tubo endotracheale e' consigliato di silicone, diritto, rinforzato, di circa 8 mm di diametro, in grado di passare agevolmente attraverso il tubo della LMA Fast Track. Il tubo, ben lubrificato, non va inserito per oltre 15 cm cosi' da non sporgere all'interno della maschera. Movimenti di adattamento contemporanei dovrebbero essere effettuati con la maschera fino a che il tubo endotracheale avanza all'interno del lume laringeo e si ha evidenza capnografica dell'avvenuta intubazione. A questo punto e' sufficiente cuffiare il tubo e controllare clinicamente il posizionamento. |
 |
In caso di utilizzo di
fibrobroncoscopio e' importante non passare con questo oltre la
barra di elevazione dell'epiglottide che potrebbe deviare e/o
danneggiare l'ottica del dispositivo. Il sollevamento della
medesima dovrebbe avvenire attraverso l'avanzamento del tubo
endotracheale, cosi' da presentare l'estremita' del broncoscopio
in posizione piu' favorevole ed adatta all'intubazione tracheale
sotto controllo visivo diretto.
Eseguita l'intubazione la LMA Fast Track puo' essere rimossa o
lasciata in situ. In quest'ultimo caso e' consigliabile lo
sgonfiaggio della cuffia. In caso di rimozione e' opportuno
muovere il manico della LMA Fast Track in direzione caudale,
seguendo la curvatura del tubo endotracheale, che va
adeguatamente mantenuto in sito attraverso una contropressione
con il dito indice, prima, e poi con l'apposito stabilizzatore
presente nella confezione, allorche' il tubo della LMA Fast Track
sopravanza il tubo endotracheale durante la manovra di
estrazione.
In caso di mancato avanzamento del tubo e' importante rilevare la
distanza a cui si apprezza l'ostacolo. Se la resistenza e'
incontrata a circa 2 cm sotto il riferimento dei 15 cm, e'
probabile che l'epiglottide si trovi ripiegata su se stessa e
quindi impossibilitata ad essere sollevata dalla barra di
elevazione dell'epiglottide. In questo caso la LMA Fast Track va
mantenuta cuffiata e ritirata indietro di 6 cm, per poi essere
fatta nuovamente avanzare riposizionandola.
Se la resistenza si incontra a 3 cm sotto il riferimento dei 15
cm, si puo' supporre che si e' utilizzata una maschera troppo
piccola venendo ad essere il tubo troppo arretrato rispetto
l'imbocco tracheale.
Infine in caso di resistenza incontrata a 4-5 cm, in soggetto con
collo lungo e sottile, si puo' pensare all'utilizzo di una
maschera troppo grande per cui il tubo, durante l'introduzione si
posiziona troppo in avanti, andando ad imboccare il tratto
esofageo. (46,47,48,49)
COPA
La COPA (Cuffed Oropharyngeal Airway) e' stata inventata da
Robert S. Greenberg presso il John Hopkins Hospital di Baltimora
nel 1990. Doveva essere intesa come una alternativa alla maschera
facciale durante la ventilazione spontanea del paziente. Puo'
considerarsi una cannula di Guedel modificata con l'aggiunta di
una cuffia posta all'estremita' distale. Quando cuffiata si
presenta ampia e appiattita posteriormente e ristretta e
appuntita anteriormente. La cuffia e' insufflata attraverso una
valvola attaccata a un palloncino pilota che emerge dalla COPA a
livello della protezione per i denti e le labbra. Quando la
cuffia e' gonfia essa sposta la base della lingua del paziente,
forma un sigillo a bassa pressione con la faringe ed eleva
passivamente l'epiglottide dalla parete posteriore del faringe
provvedendo alla pulizia delle vie aeree. La parte prossimale
della COPA ha un diametro standard di 15 mm, cosi' da essere
collegato direttamente ad un sistema di ventilazione. Puo' essere
fissata attraverso la piastra di protezione .E' disponibile in
quattro misure: 8,9,10,11 che misura la distanza tra la piastra e
la estremita' distale del device. Dato che la COPA non e'
posizionata profondamente a livello faringeo e non raggiunge ne'
la laringe, ne' l'esofago non induce fenomeni di instabilita'
emodinamica riflessi.
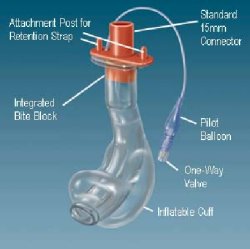 |
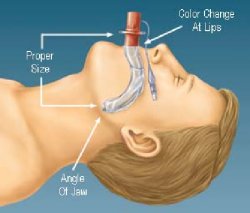 |
Quando correttamente inserita e
gonfiata la porzione distale della COPA rimane nel fa-ringe
posteriore appena al di sopra della epiglottide.
La tecnica di inserzione e' uguale a quella di una normale
cannula di Guedel. I riflessi in ogni caso devono essere comunque
depressi, cosi' da permettere una inserzione tranquilla.
Trachlight
La tecnica e' stata descritta per la prima volta da Sir Robert
Macintosh che utilizzo' un introduttore con una luce finale.
L'entusiasmo per questa tecnica si e' accresciuto con l'uso di
ETT trasparenti. L'accuratezza della metodica e' elevata,
sfiorando il 96% nel cadavere, con un tempo medio di circa 5
secondi. E' una tecnica da preferire non "on the road"
ma preferenzialmente nella struttura ospedaliera. E' necessario
un apprendimento adeguato prima di utilizzare il device.
E' utilizzato per l'intubazione indiretta sia oro che
nasotracheale. In ogni caso puo' costituire un aiuto durante la
laringoscopia diretta. Puo' essere utilizzato per verificare il
corretto posizionamento del ETT.
| L'anestesista si pone sul fianco destro del paziente. Dopo aver posto il tubo sul mandrino e dopo aver considerato la distanza tra la mandibola e l'osso ioide, curva lo stiletto alla stessa distanza, assicurandosi che lo stiletto possa essere facilmente rimosso. Successivamente posizionatosi posteriormente al capo del paziente, trattiene la lingua dello stesso con una garza sulla sinistra e la sposta fuori ed anteriormente. Fa poi scivolare lo stiletto lungo la base della lingua cercando di individuare il glomo di luce. Alternativamente puo' essere spostata sulla sinistra l'intera mandibola con il pollice all'interno e le altre dita all'esterno spingendo in avanti la base della lingua e la mandibola. L'angolo di curvatura e' cruciale essendo leggermente maggiore di 90 gradi se il capo e' mantenuto in una posizione neutra. L'intubazione puo' essere piu' facile se la testa e' mantenuta estesa e il collo flesso po-nendo un cuscino al di sotto dell'occipite. |  |
Una volta raggiunta con la lampada
la prominenza laringea, si posiziona la luce sulla linea mediana,
si avanza delicatamente l'estremita' di 1,2 cm fino a non
avvertire piu' resistenza. Questo provochera' il passaggio della
lampada al di sotto della prominenza laringea cosi' da divenire
piu' piccola e piu' brillante. Indica cosi' che il tubo ha
superato le corde vocali e si trova addossata sulla faccia
anteriore della trachea. La non visualizzazione della luce
suggerisce che il tubo e' stato inserito in esofago. La procedura
di avanzamento va interrotta e reiniziata anche se la luminosita'
e' vista lateralmente.
Una volta che la luminosita' e' rilevata al di sotto del laringe
e' necessario fissare il tubo a livello delle labbra e retrarre
lo stiletto di circa 10 cm. Questa manovra e' importante per
ridurre il rischio di danneggiare la parete tracheale durante
l'avanzamento del trachlight. Si puo' terminare il posizionamento
del tubo fino a che la luminosita' inizia a scomparire dietro lo
sterno. La lampada inizia a lampeggiare approssimativamente dopo
30 sec. di accensione per ridurre il riscaldamento e per
ricordare di ventilare il paziente.
Gli stiletti utilizzati per l'intubazione nasotracheale sono piu'
malleabili di quelli utilizzati per la via orale.
In ogni caso questa tecnica non e' utile in caso di cicatrici del
collo, presenza di abbondante tessuto adiposo, sanguinamento
copioso.
Le precauzioni standard dell'intubazione devono essere prese,
quali una posizione adatta, preossigenazione, eventuale
aspirazione.
In pazienti patologicamente obesi la capacita' di rilevare
l'intensita' della transilluminazione puo' essere
considerevolmente ridotta. Ricorrendo alla riduzione
dell'illuminazione ambientale il problema puo' venire in qualche
modo risolto. Cio' vale anche per i soggetti troppo magri o
estremamente deboli, in cui la transilluminazione puo' avvenire
anche quando l'estremita' del tubo si trova in esofago.
In entrambi i casi e' conveniente valutare la luminosita' che si
ottiene ponendo l'estremita' del tubo tracheale a livello della
fossa piriforme considerando che quella intensita' e' molto
simile a quella che si puo' rilevare quando il tracheolight
imbocca la trachea. (50,51)
Combitube
Il Combitube (Sheridan Catheter Corp. Argile, NY) e' un device
caratterizzato da un doppio tubo, uno distale, inserito in un
altro piu' corto entrambi cuffiati. L'estremita' di quest'ultimo
si posiziona in laringe, l'altro in trachea o in esofago. Il
posizionamento avviene alla "cieca" ovvero inserendo il
tubo in faringe e spingendolo avanti. Successivamente si deve
identificare il posizionamento dell'estremita' inferiore del tubo
distale, previo cuffiaggio. La presenza di rumori respiratori
attesta il posizionamento a livello tracheale, quindi la
possibilita' di ventilazione attraverso questa via. In
alternativa il posizionamento del tubo distale in esofago ne
impedisce l'uso per la ventilazione rendendolo adatto come
otturatore esofageo . L'identificazione del posizionamento del
tubo distale costituisce il momento piu' delicato, puo' avvenire
attraverso il metodo ascultatorio, ma anche attraverso il rilievo
capnografico e/o quello con otturatore esofageo. Il Combitube e'
utile in ambiente extraospedaliero grazie alla facilita' e
praticita' di utilizzo.
| In pratica previa
ispezione del cavo orale e lubrificazione del tubo, con
il capo del paziente in posizione neutra deve essere
afferrata la lingua e la mandibola con la mano sinistra
fornita di guanti e poi inserito il tubo gentilmente fino
a che l'anello nero del medesimo si trovi allineato ai
denti del paziente. Si passa ad insufflare la linea principale 1 (fornita di pallone pilota blu) gonfiando la cuffia faringea con 100 ml di aria. Successivamente si passa ad insufflare la linea secondaria 2 (pallone pilota bianco) gonfiando la cuffia distale con 15 ml di aria. Si ventila il paziente attraverso il tubo 1. Deve essere osservata l'espansione toracica e rilevati suoni a livello dei campi polmonari o dell'epigastrio. In assenza di sollevamento toracico e rumori polmonari (posizionamento esofageo) deve essere interrotta prontamente la ventilazione ed aspirato lo stomaco; la ventilazione deve avvenire attraverso la linea 2 Il Combitube non deve essere utilizzato in caso di pazienti < 1.5 m di altezza o 16 anni di eta', in presenza di riflessi faringei, in caso di malattie esofagee, in caso di pazienti che hanno ingerito sostanze caustiche. (53) |
 |
Endotrol
 |
Endotrol tube
(Mallinckrodt Critical Care, Inc., St. Louis, MO) e'
caratterizzato dal fatto di avere una estremita'
tracheale che puo' essere manipolata sul piano sagittale.
E' disponibile in 4 dimensioni : 6.0, 7.0, 8.0, 9.0 mm di ID. Endotrol e' stato usato con successo insieme a capnografia per l'intubazione orotracheale nell'80% di pazienti svegli e nel 90% di pazienti sottoposti ad anestesia generale e in respirazione spontanea. Puo' altresi' essere utilizzato anche con the Beck Airway Airflow Monitor ® (Great Plains Balli-stics, Lubbock, TX).Questo ultimo e' costituito da un fischietto in ed espiratorio che si collega al connettore del ETT e permette la rilevazione dei suoni respiratori. (54) |
Intubazione retrograda
Trova indicazione nelle intubazioni difficili, dopo diversi
tentativi con altri device. E' stata descritta per la prima volta
utilizzando una tracheostomia preesistente. Successivamente e'
stata attuata attraverso la puntura della membrana
intercricoidea. La puntura della medesima, il passaggio di una
guida, l'inserimento di un tubo oro o naso tracheale necessitano
di esperienza e di tempo, cosi' da rendere questa una tecnica
utilizzabile prevalentemente in ambiente protetto, ospedaliero in
cui si ha la disponibilita' di attrezzature per il mantenimento
della sterilita', del posizionamento, di illuminazione, di
aspirazione. In ogni caso e' una tecnica invasiva e presenta un
alto rischio di complicazioni. (55)
Intubazione digitale
Il primo tentativo descritto si deve a William Mc Ewen (56). La
procedura prevedeva l'introduzione di anestetico. Durante la
palpazione venivano identificate le strutture intorno alla
laringe, l'epiglottide veniva sollevata e un tubo endotracheale
veniva introdotto in trachea. La tecnica e' piu' semplice nei
bambini e nei giovani adulti. E' stato descritto un caso di
intubazione alla cieca anche nel neonato affetto da sindrome di
Pierre Robin. (57) L'uso di mandrini facilita la tecnica. Kuhn
effettuo' intubazioni orali con tubo flexo-metallico usando
stiletti in bambini compresi tra i 4.8 e 15 Kg di peso. Tutte le
intubazioni sono state effettuate in anestesia generale con
curarizzazione.
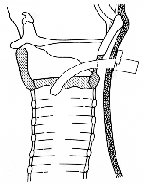
Cricotirotomia
E' una tecnica di urgenza, da effettuare in caso di intubazione
impossibile. Il paziente viene posto in decubito dorsale con la
testa iperestesa. Viene repertato lo spazio cricotiroideo,
compreso tra la porzione inferiore della cartilagine tiroide e
l'anello cricoideo.
| Viene effettuata la
disinfezione della zona e l'anestesia locale con
lidocaina 2%. Si pratica una incisione perpendicolare
all'asse sagittale appena al di sopra dell'anello
cricoideo. Viene inserito per 1, 1,5 cm il mandrino, poi
si fa avanzare la cannula all'interno della trachea fino
a che il collaretto non arriva a contatto con il collo.
Si ritira cosi' il mandrino e si fissa la cannula. Si possono verificare delle complicanze, per lo piu' emorragiche, derivanti dalla condizione asfittica e dalla conseguente replezione dei vasi del collo. In genere il ristabilimento di una ventilazione sufficiente e il posizionamento della cannula tendono a bloccare l'emorragia. Complicanze piu' gravi sono costituite da false strade, enfisemi sottocutanei, derivanti da errori tecnici al momento della scelta della sede o al momento di inserire la cannula. |
 |
 |
In condizioni di estrema
urgenza e' possibile il ricorso alla puntura della
membrana inter-cricoidea con agocannula di calibro
superiore a 16G e un raccordo standard per tubo
endotracheale n. 3.5 per permettere la ventilazione. Di solito non si ristabilisce una ventilazione efficace, pero' si assicura la sopravvivenza per un certo tempo. Alternativamente puo' essere usata una siringa da 2.3 ml privata del pistone collegata ad un raccordo per tubo endotracheale 7.0. (58) Sono disponibili sul mercato diversi set che presentano dispositivi caratterizzati da mo-dalita' differenti di approccio cricotirotomico. (CooK Melker Emergency Cric Kit, Nutrake, Minitrack visualizzati precedentemente secondo l'ordine riportato) |
| In tali circostanze e'
possibile il ricorso a tecniche di TTJV (Trans Tracheal
Jet Ventilation) che sfrutta alte pressioni di ossigeno
per produrre movimenti respiratori. Il necessario per
effettuare TTJV e' una sorgente di ossigeno ad alta
pressione (50 psi), una cannula transtracheale di almeno
14 gauge, un dispositivo di interruzione del flusso
inspiratorio al fine di permettere l'espirazione. Il kit
dovrebbe essere disponibile sia in ambulanza, sia nel
dipartimento di emergenza che in sala operatoria. La tecnica di ventilazione prevede una frequenza respiratoria da 12 a 20 atti respiratori al minuto con un tempo di insufflazione di circa 1 secondo. Le indicazioni all'uso della tecnica sono costituite dall'impossibilita' di effettuare l'intubazione endotracheale mentre non deve essere applicata in caso di ostruzione della via aerea a livello o al di sotto delle corde vocali. Una complicanza temibile e' costituita dalla puntura della porzione posteriore della trachea con insorgenza di enfisema sottocutaneo e/o mediastinico. (59) |
 |
Intubazione con
fibrobroncoscopio a fibre ottiche
L'utilizzo della fibrobroncoscopia per l'intubazione trova
applicazione per la maggior parte dei casi in ambiente
ospedaliero, sia nel dipartimento di emergenza che in sala
operatoria. In caso di difficolta' prevista l'occorrente puo'
essere predisposto ab initio, altrimenti puo' essere approntato
come ausilio di tecniche alternative.
In ogni caso la fibrobroncoscopia e' uno strumento molto utile in
mani abili e puo' venire utilizzata anche in caso di esame
valutativo della via aerea, posizionamento di tubo endotracheale
a doppio lume, lavaggio polmonare.
E' buona norma ricorrere fin dall'inizio a tale procedura senza
dover rimanere in "stand by" in caso di intubazione
presunta difficile ed intervenire in seconda battuta.
Particolare accortezza deve essere data alla pulizia e
sterilizzazione del fibrobroncoscopio. E' consigliabile ripulire
lo strumentario subito dopo una procedura al fine di rimuovere
detriti superficiali. Successivamente e' necessario mantenere in
cidex per circa 10 minuti il fibrobroncoscopio iniettando anche
la via di suzione. Infine devono essere eseguiti due risciacqui
in acqua sterile ripulendo anche la via di iniezione. Il
fibrobroncoscopio deve poi essere asciugato e riposto.
Attualmente i fibrobroncoscopi sono di buona qualita', abbastanza
luminosi, di piccolo diametro (4.0 mm) e abbastanza resistenti.
E' necessario ottenere familiarita' con le caratteristiche del
fibrobroncoscopio prima dell'utilizzo clinico. Il controllo della
punta e' abbastanza semplice e deve essere attuato attraverso
l'apposita leva. Il movimento a sinistra e a destra e' attuato
attraverso la rotazione oraria o antioraria dell'intero
strumento. La rotazione dovrebbe avvenire con piccoli movimenti
che coinvolgono l'intero fibroscopio cosi' da evitare forze di
torsione capaci di ledere le vie ottiche.
Sono da considerare le diverse procedure riguardanti la via
utilizzata (orale o nasale), le condizioni del paziente (sveglio,
anestetizzato, in respirazione spontanea o controllata) e
tecniche di intubazione ("scope first" o "tube
first") prima di sceglierne una.
Una adeguata preparazione in genere e' la chiave del successo. Le
secrezioni sono il nemico dell'endoscopista. E' imperativo
somministrare un antiscialagogo ed attendere tempo sufficiente
perche' possa funzionare. Possono essere utilizzati atropina,
scopolamina o glicopirrolato.
In caso di utilizzo della via nasale devono essere anestetizzate
le coane, il rinofaringe, l'orofaringe, le corde vocali e la
trachea con lidocaina al 4% (non superare 5 mg/Kg). Una volta
effettuato l'anestesia della cavita' nasale con lo spray e'
consigliabile utilizzare un tampone con lidocaina al 2% con
aggiunta di cocaina al 5% o fenilefrina al 2% per ottenere
vasocostrizione. Se necessario il trattamento va effettuato anche
sull'altra narice. Poi mentre al paziente viene chiesto di
respirare profondamente viene erogato lo spray a livello
dell'orofaringe fino a raggiungere la laringe.
A livello nasale vengono inseriti introduttori progressivamente
di maggiori dimensioni ricoperti con lidocaina e fenilefrina.
L'introduttore piu' ampio serve come guida per la scelta del tubo
endotracheale. L'introduttore poi e' lasciato per pochi minuti
per comprimere i turbinati.
La sedazione e' desiderabile durante questo periodo di
preparazione da effettuare con piccole dosi di droperidolo e
fentanyl.
Successivamente un tubo endotracheale appropriato viene
introdotto attraverso la narice prescelta e fatto avanzare
delicatamente fino al nasofaringe. E' importante fermarsi
immediatamente a questo punto evitando di posizionare il tubo
troppo in avanti. Un catetere di aspirazione deve essere
introdotto poi per rimuovere le secrezioni e verificare il
passaggio in rinofaringe. In caso di difficolta' il tubo deve
essere leggermente ritirato. Dopo che il fibrobroncoscopio e'
stato predisposto e lubrificato viene introdotto nel tubo e
ricercata la glottide. Questa sequenza e' descritta come
"tube first".
La tecnica alternativa prevede l'inserimento del tubo sul
fibrobroncoscopio fino alla base della impugnatura poi
l'introduzione a livello della narice e l'avanzamento e la
ricerca della glottide. Una volta repertata viene fatto scorrere
il tubo endotracheale sulla guida del fibrobroncoscopio. Questa
tecnica alternativa viene denominata "scope first".
Entrambe le tecniche presentano vantaggi e svantaggi. Nel primo
caso il tubo introdotto per primo costituisce una buona guida per
l'endoscopio a patto che non sia stata indirizzata troppo in
avanti cosi' da non evidenziare bene l'anatomia e indurre
sanguinamento. Una volta evidenziata la glottide, vengono fatti
avanzare tubo e endoscopio solidalmente fino a che il tubo non e'
ben posizionato in trachea. Poi l'endoscopio viene ritirato sotto
visione diretta per verificare che il tubo endotracheale non si
sposti inavvertitamente. In caso di utilizzo della tecnica
"scope first", l'avanzamento del tubo sull'endoscopio
puo' creare problemi durante il passaggio glottico che deve
essere attraversato dalla curva del tubo. In queste circostanze
e' facile che il deformarsi dell'endoscopio impedisca
l'intubazione procurando ostruzione della via aerea. Questo si
verifica tanto piu' frequentemente quanto piu' il broncoscopio e'
compliante, il tubo rigido e le corde sono alte.
| Indicazioni
alla via nasale · via diretta all'apertura glottica. · controindicazione relativa in condizioni di sanguinamento · di maggiore confort · passaggio nasale puo' limmitare le dimensioni del tubo · puo' essere richiesta in caso di lesioni del cavo orale · puo' provocare sinusiti, ascesso, trauma. |
Indicazioni
alla via orale · ammette tubi di maggiori dimensioni · utilizzo di una minore quantita' di anestetico topico · maggiori difficolta' in caso di paziente incosciente. |
L'intubazione a fibreottiche, e' piu' facile se fatta a paziente sveglio per via nasale. In ordine crescente di difficolta' son le tecniche seguenti:
· sveglio per via nasale
· sveglio per via orale
· addormentato per via nasale in ventilazione spontanea
· addormentato per via nasale in ventilazione controllata
· addormentato per via orale in ventilazione spontanea
· addormentato per via orale in ventilazione controllata
| n caso di ventilazione
meccanica possono essere utilizzati device quali maschere
parti-colari dotate di una apertura supplementare per
l'inserzione dell'endoscopio, Fast track o tecniche di
ventilazione alternative per via nasale. E' infatti
possibile utilizzo di un tubo nasale con adattatore in
una narice mentra nell'altra viene eseguita la procedura
per l'intubazione "tube first". In questo caso la perdita di aria dal tubo e' minima; in ogni caso si deve avere l'accortezza di tenere la mandibola sollevata e la bocca chiusa. In queste circostanze l'intubazione a fibreottiche puo' procedere con calma e controllo della situazione. Una accortezza, specie se si usa la via nasale, e' quella di rimuovere l'adattatore endotra-cheale in maniera tale da poter utilizzare un tubo di una mezza misura maggiore rispetto a quella prevista. (60,61) |
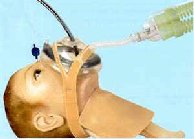 |
Conclusioni
La
gestione della via aerea nelle diverse circostanze, costituisce
un momento critico in cui abilita', conoscenza di tecniche
alternative, disponibilita' di device diversi, sufficiente
esperienza, collaudati protocolli possono risolvere e/o limitare
i danni che sovente possono verificarsi.
Riferimenti Bibliografici
Linee guida SIAARTI : Intubazione
difficile
Gestione delle vie aeree difficili:
Protocollo ASA
42. Asai T and Morris S: The laryngeal mask airway: its
features, effects, and role. Can J Anesthesia 41:930-960.
43. Pennant JH, White PF. The laryngeal mask airway: its uses in
anesthesiology. Anesthesiology. 1989; 71:769-778
44. Benumof J, The laringeal mask airway and the ASA difficult
airway algorithm, Ane-stesiology 1996
45. Brimacombe JR, Brain AIJ, Berry AM, The laringeal mask
airway: a reiew and prac-tical guide, Saunders 1997
46. Kapila A et al. Intubating Laringeal Mask airway a
preliminary assessment of per-formance Br. J Anaesth 1995
47. Barin AIJ Verghese C Addy EV, Kapila A The intubating
laringeal mask II: a prelimi-nary clinical report of a new means
of intubating trachea, Br J Anaesth. 1997
48. Ferzon DZ, Supkis DE Rahlfs RL Evaluation of the intubating
laringeal mask as a primary airway device and a guide for blind
tracheal intubating trachea Br. J Anaesth. 1997
49. Cros AM, Colombani S, Etude preliminaire du masque larynge
pour intubation diffi-cile, Anest. Fr. 1997
50. Hung OR, Stewart RD Lightwand intubation: a new lightwand
device Can J Anaesth 1995; 42:820-5
51. Hung OR, Pytka S, Morris I et al. Clinical trial of a new
lightwand device (Trachlight) to intubate the trachea.
Anestesiology 1995; 83:509-514
52. Schmidt SI, Latham J Blind oral intubation directed by
capnography (letter) I Clin. Anesth. 1991; 3:81
53. Johnson JC and Atherton GL. The esophageal tracheal
combitube: an alternate vente to airway management. JEMS 1991; 5:
29-34,.
54. Cook RT Jr, Stene JK Jr. The BAAM and Endotrol endotracheal
tube for blind oral intubation J Clin Anesth 1993;5:431-32
55. Barriot P, Riou B. Retrograde technique for tracheal
intubation in trauma patients. Critical Care Medicine.
1988;16:712-3
56. Stewart RD Digital Intubation in Dailey RH, Simon B, Young
GP, Stewart RD (eds) The Airway: Emergency Management. Mosby
Yearbook, St. Louis, 1992, pp 111-114.
57. Sutera PT, Gordon GJ. Digitally assisted tracheal intubation
in a
neonate with Pierre Robin Syndrome. Anesthesiology 1993; 78:
983-4
58. De Laurier GA, Hawkins ML, Treat RC, Mansberger AR Jr. Acute
airway manage-ment: Role of cricothyroidotomy. Am Surg 1990;
56(1):12-15
59. Benumof JL and Scheller MS. The importance of trastracheal
jet ventilation in the management of difficult airway.
Anesthesiology. 71:769-778,1989.
60. Watson CB: Fberoptic broncchoscopy for anesthesia.
Anesthesiology Rewiew IX: 17-26, 1982
61. Ovassapian A: Fiberoptic airway endoscopy in anesthesia and
critical care medicine. New York: Raven Press, 1990.
Informazioni sulla rivista
ESIA-Italia
EDUCATIONAL SYNOPSES IN ANESTHESIOLOGY and CRITICAL CARE MEDICINE
- Italia
costituisce la parte Italiana della versione Americana,
pubblicata su Internet da Keith J Ruskin, Professore di Anestesia
alla Università di Yale. I lavori saranno accettati sia in
lingua Italiana che Inglese. In quelli di lingua Italiana un
corposo riassunto in Inglese verrà preparato dalla redazione,
qualora l'autore non fosse in grado di fornirlo. A cura della
redazione sarà inoltre la traduzione in Italiano dei manoscritti
inviati in lingua Inglese. La rivista sarà inviata gratuitamente
a tutti quelli che ne faranno richiesta, inviando il seguente
messaggio "Desidero ricevere ESIA versione italiana"
indirizzato a LANZA@MBOX.UNIPA.IT
La rivista pubblica rewiews e
lavori originali compiuti nei campi dell'anestesia e della
medicina critica. I lavori originali riguardano ricerche
cliniche, di laboratorio e la presentazione di casi clinici. Le
reviews includono argomenti per l'Educazione Medica Continua
(EMC), articoli di revisione generale o riguardanti le
attrezzature tecniche. ESIA pubblica le lettere all'Editore
contenenti commenti su articoli precedentemente publicati ed
anche brevi comunicazioni. La guida per gli autori può essere
consultata collegandosi al sito ANESTIT all'indirizzo: http://www.unipa.it/~lanza utilizzando la sezione riservata ad
ESIA-Italia; oppure può
essere richiesta inviando un messaggio a lanza@mbox.unipa.it EDUCATIONAL SYNOPSES IN ANESTHESIOLOGY
and CRITICAL CARE MEDICINE Sezione
Italiana
Il numero della rivista è anche
ottenibile attraverso World-WideWeb WWW: l'URL per questo numero
di ESIA è: http://www.unipa.it/~lanza/esiait/esit9906.txt
Il nome della rivista è esitaamm,
dove aa è l'anno ed mm il mese (per esempio questo numero è
esit9906.txt)
LA REDAZIONE DI ESIA ITALIA
DIRETTORE:
Vincenzo LANZA
Primario del Servizio d'Anestesia e Rianimazione Ospedale
Buccheri La Ferla Fatebenefratelli Palermo LANZA@MBOX.UNIPA.IT
Terapia Intensiva
Antonio Braschi
Primario del Servizio d'Anestesia e Rianimazione 1 -
Policlinico S. Matteo - IRCCS Pavia
Anestesia Cardiovascolare
Riccardo Campodonico
Responsabile dell'Unità di Terapia Intensiva
Cardiochirurgica - Azienda Ospedaliera di Parma ricrob@mbox.vol.it
Anestesia e malattie epatiche
Andrea De Gasperi
Gruppo trapianti epatici / CCM - Ospedale Niguarda - Milano
Medicina critica e dell'emergenza
Antonio Gullo
Professore di Terapia Intensiva - Direttore del Dipartimento
di Anestesia e Terapia Intensiva -Università di Trieste
Anestesia ed informatica
Vincenzo Lanza
Primario del Servizio d'Anestesia e Rianimazione - Ospedale
Buccheri La Ferla Fatebenefratelli - Palermo
Tossicologia
Carlo Locatelli
Direttore del Centro di Informazione Tossicologica Centro
antiveleni di Pavia - Fondazione Scientifica "Salvatore
Maugeri Clinica del Lavoro e della Riabilitazione"- Pavia
Terapia Antalgica e Cure Palliative
Sebastiano Mercadante
Aiuto del Servizio d'Anestesia e Rianimazione - Ospedale Buccheri La Ferla
Fatebenefratelli - Palermo mercadsa@mbox.vol.it