______________________________________________________
3 Intossicazione acuta per ingestione di carbamazepina
_______________________________________________________
In questa sezione di ESIA - Italia curata dal dott. A.PIGNATARO sarà ospitata la descrizione ed il relativo commento di un caso di intossicazione acuta.
A. Pignataro, P. Villari,
G. Burgio, L. Calderone
Servizio di Anestesia e Rianimazione, Ospedale Buccheri
La Ferla, FBF, Palermo
A. Pignataro e-mail: pignata@tin.it
La carbamazepina è un farmaco antiepilettico largamente utilizzato in clinica. Gli episodi d'intossicazione da carbamazepina si riferiscono nella maggior parte dei casi a sovradosaggi terapeutici, più raramente ad assunzioni a scopo autolesivo di soggetti già in trattamento con il farmaco. Riportiamo il caso clinico di una ragazza che per avvelenarsi aveva fatto uso dei farmaci abitualmente assunti dalla madre epilettica.
Caso clinico
Una ragazza di 18 anni veniva trasportata dai familiari al pronto soccorso dell'ospedale priva di coscienza. Il racconto dei genitori rivelava l'assunzione, da parte della figlia, di una quantità imprecisata di tegretol compresse da 200 mg (carbamazepina). Il farmaco non veniva abitualmente assunto dalla ragazza, che presentava un'anamnesi negativa, ma faceva parte della terapia antiepilettica della madre. L'ingestione del farmaco costituiva un gesto disperato di ribellione della donna nei confronti del partner. Non era possibile risalire all'epoca dell'assunzione, in quanto la ragazza era sola nel proprio appartamento. L'esame obiettivo della paziente rivelava un'alterazione dello stato di coscienza con un Glasgow Coma Score di 7 (assenza d'apertura degli occhi, nessuna risposta allo stimolo verbale, risposta finalizzata allo stimolo doloroso); non erano presenti segni di focolaio e dominava un quadro d'ipotonia diffuso, alternato a fasi d'intensa agitazione e ipertonia. La paziente manteneva una ventilazione spontanea con una frequenza respiratoria di 12 atti/minuto; la pressione arteriosa era 90/70 mmHg, la frequenza cardiaca 80 bpm e la temperatura cutanea 35 C°. L'esame obiettivo del torace, così come quello cardiovascolare non presentava nulla di patologico; non vi erano altri dati di rilievo. Un emogasanalisi arteriosa evidenziava una lieve ipercapnia (pCO2 45 mmHg) e un'ossigenazione in aria ambiente ai limiti inferiori della norma (pO2 70 mmHg); il ph era 7,35 e gli elettroliti nella norma. Contemporaneamente alla valutazione obiettiva, il medico di pronto soccorso praticava le prime manovre terapeutiche: somministrazione di ossigeno in maschera, incannulamento di una vena periferica ad un'avambraccio, monitoraggio elettrocardiografico. Veniva chiesto l'intervento dell'anestesista che posizionava un SNG attraverso il quale praticava un lavaggio con soluzione fisiologica e somministrava 50 g di carbone attivato e 30 g di solfato di magnesio. Il persistere delle condizioni neurologiche richiedeva il ricovero in ambiente intensivo. In rianimazione si incannulava una vena centrale (via basilica), si posizionava una sonda naso-faringea, si applicava una maschera per ossigenoterapia (3 l/min) e si introduceva un catetere vescicale. Si monitorizzava in continuo l'ECG, la SO2, la pressione arteriosa per via cruenta, l'EEG e la temperatura. Compariva bradicardia sinusale (50 bpm), mentre persistevano ipotensione (80/50 mmHg), ipotermia (35 C°) e coma. Dall'analisi del tracciato ECGrafico, tuttavia non si evidenziavano altre anomalie. Veniva ottenuto un campione di sangue per la determinazione della carbamazepina e si stabiliva un controllo del tasso del farmaco ogni 24 ore. Un secondo EAB in ossigeno rivelava un'ossigenazione soddisfacente ed una ipercapnia lieve con minime ripercussione sul pH. L'ipotensione veniva corretta con l'infusione di colloidi (Emagel 1000 ml) e di dobutamina (2 mcg/kg/min). La terapia prevedeva inoltre la somministrazione di carbone attivato (30 g) ogni 4 ore, di eparina calcica (5000 u x 2), di nizatidina e di ceftriaxone (1 g/die). Un nuovo esame neurologico della donna confermava la profonda alterazione della coscienza, con assenza di apertura degli occhi e di risposta agli stimoli verbali, ma presenza di risposta agli stimoli dolorosi; le episodiche fasi d'agitazione psicomotoria e di movimenti patologici (ipertonia, opistotono), richiedevano l'impiego di piccole quantità di propofol. Il giorno seguente il ricovero (2a giornata), la ragazza continuava a manifestare lo stesso quadro neurologico, mentre l'assetto emodinamico diveniva stabile. Un esame elettroencefalografico eseguito lo stesso giorno mostrava una diffusa riduzione dell'attività elettrica cerebrale senza segni di focolaio. L'ossigeno-terapia in maschera veniva mantenuta fino alla terza giornata, epoca in cui si assisteva ad una superficializzazione dello stato di coscienza e ad un miglioramento dell'ossigenazione, nonostante la persistenza della caduta della lingua e dell'ipotonia dei tono mandibolare che induceva a mantenere una cannula naso-faringea. Un monitoraggio giornaliero della concentrazione plasmatica della carbamazepina (figura 1 ) rendeva conto
| figura 1 | |
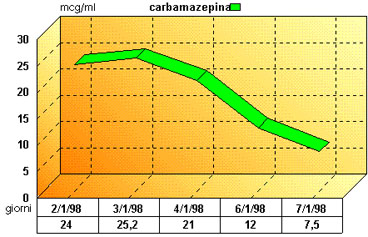 |
data e dosaggio
carbamazepina plasmatica: 2/1/98: 24 3/1/98: 25,2 4/1/98: 21 6/1/98: 12 7/1/98: 7,5 |
del prolungato stato di coma. I movimenti patologici e le pousses d'agitazione persistevano fino ad allora. La ripresa della canalizzazione intestinale, a seguito dell'impiego ripetuto di catartici e dopo l'esecuzione di un clistere evacuativo, permetteva la sospensione della terapia a base di carbone attivato e l'inizio di una nutrizione enterale. In 4a giornata, la paziente era risvegliabile alla chiamata, si esprimeva in modo orientato, ma manifestava una bradilalia ed un parlare sbiascicato. In 5a giornata, a paziente sveglia, si assisteva a due episodi di vomito alla riprese dell'alimentazione per os. La donna veniva infine trasferita al reparto di medicina in 6a giornata, dove avrebbe ricevuto una consulenza psichiatrica e, quindi, dimessa, completamente ristabilita, dall'ospedale il giorno dopo.
Discussione
La carbamazepina (CBZ) dal punto di vista chimico è vicina agli antidepressiva triciclici. E' derivata dall'aminostilbene con un gruppo carbossilico in posizione 5 che conferisce l'azione antiepilettica della molecola (figura 2) (1). Utilizzata dapprima nel trattamento della nevralgia del trigemino, è entrata nell'uso clinico come antiepilettico in un secondo tempo.
| figura 2 | |
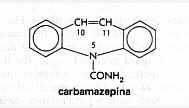 |
Struttura chimica della carbamazepina |
La carbamazepina in Italia (Tegretol) è disponibile in 3 formulazioni, come compresse normali e ritardo (CR), entrambi da 200 e 400 mg., e come sciroppo pediatrico (2%). Le dosi tossiche stimate sono di 3 g. nell'adulto e di 30 mg/Kg nel bambino (2). La tabella seguente mostra alcune caratteristiche tossicocinetiche relative all'adulto:
Specialità |
Picco plasmatico (overdose) |
Emivita (overdose) |
| Tegretol compresse (200, 400 mg) | 4-24 h. |
15-65 h. |
| Tegretol sciroppo ped. 2% | 30 min - 3 h. |
15-65 h. |
L'assorbimento è incompleto, dose dipendente ed, in caso d'ingestione massiva di compresse, prolungato dalla formazione gastrica di conglomerati. Il picco plasmatico è molto più rapido nell'ingestione dello sciroppo che delle compresse. La carbamazepina è altamente legata alle proteine plasmatiche (70-80%) e viene pressocchè esclusivamente metabolizzata a livello epatico (98%). Dà luogo alla formazione di metaboliti tra i quali un 10-11epossido che possiede attività anti-epilettica. Il volume di distribuzione della carbamazepina è di 1,4 l/Kg. Il dosaggio delle concentrazioni plasmatiche del farmaco permette di stabilire un range terapeutico tra 4 e 14 mgc/ml. Esiste una grande variabilità tra la dose ingerita e la concentrazione nel sangue e questo è tanto più evidente nella terapia cronica e nelle overdoses. Il farmaco, inoltre, è un potente induttore enzimatico e presenta numerose interferenze medicamentose con altri farmaci anti-epilettici (fenitoina, ac. valproico, etosuccimide) e con antibiotici macrolidi (eritromicina), cimetidina e propossifene (3). La sintomatologia delle intossicazioni acute non è specifica. In relazione alla somiglianza della CBZ con l'imipramina, si può assistere a sintomi anticolinergici ed extrapiramidali (4): convulsioni, atassia, nistagmo, miocloni, midriasi. Comuni sono le alterazioni della coscienza, dalla sonnolenza fino al coma, ed la depressione respiratoria. Il coinvolgimento dell'apparato cardiocircolatorio si manifesta con ipotensione, collasso e bradicardia fino a blocchi della conduzione AV.
Nel caso clinico qui riportato, il coma (grado 3 della scala Bozza Marrubini), episodi d'ipertonia e d'agitazione psicomotoria hanno dominato il quadro. La depressione respiratoria, pur presente, non ha richiesto l'intubazione endotracheale e la ventilazione meccanica: un'ossigenazione soddisfacente (pO2 > 100 mmHg) con un minimo supporto di O2 (3 l/min) in maschera e la risoluzione della caduta della lingua con il posizionamento di una cannula naso-faringea, ci ha permesso, con un monitoraggio continuo, di lasciare la pz. in ventilazione spontanea. Le fasi d'agitazione sono state controllate con boli di propofol, da noi preferito per la rapidità d'azione e la pronta reversibilità dell'effetto. La bradicardia e l'ipotensione si sono manifestate precocemente e sono state risolte con l'uso di colloidi e minime dosi d'inotropi. La terapia specifica (gastrolusi, carbone attivato, catarsi) è importante e nel caso del carbone attivato va ripetuto ciclicamente per più giorni. La gastrolusi nel paziente con alterazioni della coscienza è controindicata senza la protezione delle via aeree; abbiamo preferito, in questo caso, non effettuare un lavaggio gastrico "energico", ma piuttosto, posizionare un SNG e, dopo aver rimosso il contenuto gastrico e lavato lo stomaco con quantità modeste di soluzione fisiologica, ricorrere al carbone attivato. E' fondamentale, sia per gli effetti depressivi sulla peristalsi della CBZ, che per il pericolo di formazione di "tappi" di carbone attivato, garantire la peristalsi; frequentemente, infatti, l'uso ripetuto del catartico non è efficace subito e bisogna praticare clisteri evacuativi. Il dosaggio plasmatico della CBZ, per quanto non strettamente legato allo stato clinico, soprattutto nel caso di un pz. "non cronico" permette di seguire il corso dell'intossicazione e di tarare il monitoraggio.
Conclusione
Le gravi intossicazioni con sostanze a preminente effetto sul SNC richiedono una sorveglianza clinica ed un monitoraggio strumentale che soltanto una terapia intensiva può garantire. L'uso di antidoti è limitato ad alcune sostanze tossiche e gli antidoti rivelatosi veramente efficaci sono pochi. I mezzi terapeutici che mirano ad alterare la cinetica dei tossici tanto da ridurne gli effetti sull'organismo possono essere attuati estensivamente senza, tuttavia, compromettere le funzioni vitali, più di quanto non possa fare il veleno.
Bibliografia
1. Goodman e Gilman. Le basi farmacologiche della terapia. Ed. Grasso
2. Chantal Bismuth. Toicologie clinique. Médecine-Sciences Flammarion
3. P. Viccellio. Handbook of Medical Toxicology.
4. J. B. Sullivan, B. H. Rumack, R. G. Peterson. Acute carbamazepine toxicity resulting from overdose. Neurology 1981;31:621.
______________________________________________________
4 MANUALI DI ANESTESIA: Chirurgia addominale - Resezione gastrica
______________________________________________________
Questa rubrica, curata dal dott. Lelio Guglielmo, presenta i protocolli anestesiologici adottati ,nelle varie specialità chirurgiche , dal Servizio di Anestesia e Rianimazione dell' Ospedale Buccheri La Ferla. Questi manuali che sono il frutto di studi e dell'esperienza di oltre 15 anni di attività anestesiologica non pretendono ovviamente di avere un carattere "universale" . E' evidente altresì che l'applicazione delle procedure descritte va valutata criticamente in relazione al proprio ambiente di lavoro. La parte riguardante le considerazioni chirurgiche è stata realizzata in collaborazione con i chirurghi delle varie specialità, operanti nel nostro ospedale.
Qualsiasi commento o critica è
bene accetta e può essere inviata a leliobuc@mbox.vol.it. oppure
alla redazione LANZA@mbox.unipa.it
Anestesia in chirurgia addominale RESEZIONE GASTRICA |
 |
| Considerazioni
chirurgiche Una gastrectomia totale viene eseguita il più delle volte per il cancro dello stomaco e può includere l'omentectomia, la dissezione dei linfonodi e/o la splenectomia, a seconda dell'estensione del tumore, della condizione del paziente o delle preferenze del chirurgo. Talvolta è eseguita per sintomi incontrollabili di una sindrome di Zollinger-Ellison. Nella resezione gastrica si apre l'addome attraverso una linea mediana alta ed il segmento laterale del lobo sinistro del fegato viene spinto alla destra del paziente, esponendo la giunzione esofago-gastrica. L'omento viene separato dal colon e viene esposta la milza , mentre i vasi splenici vengono sezionati lasciando la milza attaccata allo stomaco attraverso i vasi gastrici brevi. I vasi che vanno allo stomaco sono legati e tagliati separatamente mentre il duodeno viene inciso appena distalmente al piloro. Lo stomaco è sezionato a livello della giunzione esofago-gastrica. Il digiuno è sezionato appena dietro il legamento di Trietz mentre il segmento distale viene fatto risalire attraverso un'apertura nel mesentere colico e anastomizzata all'esofago (ansa alla Roux-vedi figura ). Si chiude il duodeno con sutura tradizionale o con punti unici metallici. Anastomizzando l'estremità distale a quella ileale, approssimativamente 60 cm. distalmente all'anastomosi con l'esofago, si ristabilisce la continuità intestinale e si posiziona un drenaggio. Talvolta eseguendo una gastrectomia totale il chirurgo può scegliere di creare un serbatoio digiunale per simulare uno stomaco. Questo non influenza apprezzabilmente durata, difficoltà e morbidità dell'operazione, ma la sua efficacia non è ampiamente accettata. Un sondino nasogastrico viene fatto progredire sino all'anastomosi esofago-digiunale e si chiude l'addome. La gastrectomia totale è stata tradizionalmente associata ad una morbidità e mortalità sproporzionata all' apparente entità dell'operazione. Ciò è quasi sicuramente conseguenza delle condizioni sottostanti del paziente che spesso includono tumori avanzati e, quasi invariabilmente, un certo grado di malnutrizione. Differenti approcci: L'esposizione per un'emigastrectomia è simile, ma meno estesa, di quella di una gastrectomia totale. Si apre l'addome attraverso una incisione superiore o sottocostale destra ed il segmento laterale del fegato viene semplicemente sospeso superiormente. Se la resezione è eseguita per cancro, viene eseguita l'omentectomia mentre è improbabile che venga eseguita una splenectomia. I vasi che vanno alla porzione distale dello stomaco distale sono sezionati mentre il duodeno viene sezionato appena dietro il piloro. Il corpo dello stomaco è sezionato usando punti di sutura o metallici all'altezza appropriata alla patologia. La ricostruzione può essere effettuata creando un'anastomosi gastroduodenale (Billroth 1), oppure gastrodigiunale (Billroth II) . L'anastomosi può essere fatta con punti metallici ; l'addome viene poi richiuso. Diagnosi preoperatoria più frequente di gastrectomia totale: cancro gastrico; sindrome di Zollinger-Ellison; di emigastrectomia: ulcera gastrica: cancro gastrico del terzo distale. |
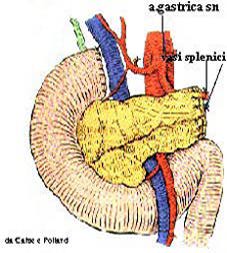 |
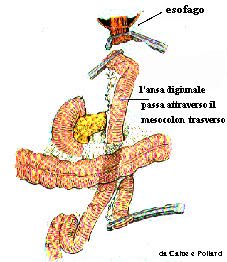 |
| Resezione gastrica completata | Confezione dell'ansa alla Roux |
| CARATTERISTICHE DELLA
POPOLAZIONE DI PAZIENTI Range di età : 60-80 anni. Maschio: femmina 2:1 . Eziologia : cancro dello stomaco e patologia ulcerosa Condizione associate : perdita di peso, anemia |
SOMMARIO DELLE PROCEDURE
| POSIZIONE | Supina |
| INCISIONE | Addominale mediana |
| STRUMENTI | Retrattore costale |
| ANTIBIOTICI | Ceftriaxone-Tobramicina |
| TEMPO CHIRURGICO | 3-5 h |
| PERDITE EMATICHE | 500- 1000ml |
| POSTOPERATORIO | UTIR o reparto |
| MORTALITA' | 0-5% |
| MORBILITA' | compl.polmonari :10-30% - infezione - deiscenza sutura esofago-diugiunale - emorragia post-op. : 3-5% |
| PAIN SCORE | 7-9 |
| Considerazioni
anestesiologiche per interventi sullo stomaco
PREOPERATORIO I pazienti che si presentano per interventi gastrici appartengono a due gruppi: quelli che si presentano in urgenza conseguente a sanguinamento gastrointestinale o perforazione; quelli che si presentano con carcinoma gastrico o procedimento d'elezione per ulcera peptica. I pazienti del primo gruppo sono spesso emodinamicamente instabili e richiedono un rapido assestamento preoperatorio attraverso una appropriata fluidoterapia. E' prudente considerare a stomaco pieno i pazienti di entrambi i gruppi. Apparato respiratorio : I pazienti con sanguinamento gastrointestinale sono esposti al rischio di aspirazione di sangue e contenuto gastrico. Apparato cardiovascolare : L'ipovolemia può essere severa a causa di vomito, diarrea, scarsa assunzione per os, perdite gastrointestinali . Il quadro clinico comporta diminuzione del turgore della pelle, aumento della frequenza cardiaca, diminuzione della pressione arteriosa e della diuresi. Occorre dunque correggere l'ipovolemia prima di indurre l'anestesia. Apparato renale. La perdita di fluidi gastrointestinali può portare ad anomalie renali ed elettrolitiche.Quadro ematologico: può essere presente una policitemia secondaria alla perdita ematica; i pazienti con sanguinamento gastro-intestinale acuto possono essere anemici e presentare una coagulopatia. Premedicazione della veglia (se elezione): Tavor 10-20 gtt. la sera alle 22 e la mattina alle 6 |
INTRAOPERATORIO
| EMODILUIZIONE | come da protocollo |
| PREMEDICAZIONE | standard. Dobutamina come da protocollo |
| TECNICA ANESTESIOLOGICA | AG + AP o AG . Il cateterino verrà posizionato a livello di T10-T11 e verrà iniettato un bolo di 8-10 ml di Lido. 1% o Bupi. 0.25% |
| INDUZIONE | standard con propofol + remifentanil. Valutare attentamente la volemia del paziente prima dell'induzione. |
| MANTENIMENTO | nel caso di AG infusione continua di propofol e remifentanil. Nel caso di AG+AP infusione peridurale continua di Marc.0.3% a 6mlh + propofol |
| RICHIESTA DI SANGUE | Prevedere ingenti perdite ematiche. Richiedere almeno 3 U. di emazie concentrate. |
ACCESSI VENOSI |
2 cateteri 16 G + v.centrale ( catetere lungo dalla v.basilica, v.giugulare interna ,v.succlavia-foto a lato) |
| MONITORAGGIO | standard + Pa cruenta, Coe (doppler esofageo). Valutare caso per caso l'opportunità di inserire Swan-Ganz |
| RISVEGLIO | generalmente in UTIR. Il paz. Verrà mantenuto in VAM fino a quando le sue condizioni emodiamiche e respiratorie saranno stabili. Se la resezione chirugica è stata minima il paz. verrà estubato in S.O. |
| COMPLICANZE | emorragia |
POSTOPERATORIO
| COMPLICANZE | emorragia -ipotermia- Insuff.respiratoria (atelettasie,polmonite) |
| ANALGESIA POST-OPERATORIA | Infusione peridurale continua con Marc.0.3% a 6 mlh ; Meperidina IM 50 mg/6h e Diclofenac 75 mg /8h |
-----------------------------------------------------------------------------------------
Informazioni sulla rivista
EDUCATIONAL SYNOPSES IN ANESTHESIOLOGY
and
CRITICAL CARE MEDICINE-Italia-
Educational Synopses in Anesthesia and Critical Care Medicine-Italia costituisce la parte Italiana della versione Americana, pubblicata su Internet da Keith J Ruskin, Professore di Anestesia alla Università di Yale. I lavori saranno accettati sia in lingua Italiana che Inglese. In quelli di lingua Italiana un corposo riassunto in Inglese verrà preparato dalla redazione, qualora l'autore non fosse in grado di fornirlo. A cura della redazione sarà inoltre la traduzione in Italiano dei manoscritti inviati in lingua Inglese. La rivista sarà inviata gratuitamente a tutti quelli che ne faranno richiesta inviando il seguente messaggio "Desidero ricevere ESIA versione italiana" indirizzato a LANZA@MBOX.UNIPA.IT
La rivista pubblica rewiews e lavori originali compiuti nei campi dell'anestesia e della medicina critica. I lavori originali riguardano ricerche cliniche, di laboratorio e la presentazione di casi clinici. Le reviews includono argomenti per l'Educazione Medica Continua (EMC), articoli di revisione generale o riguardanti le attrezzature tecniche. ESIA pubblicale lettere all'Editore contenenti commenti su articoli precedentemente publicati ed anche brevi comunicazioni. La guida per gli autori può essere consultata collegandosi al sito ANESTIT all'indirizzo:
http://www.unipa.it/~lanza
utilizzando la sezione riservata ad ESIA-Italia
Oppure può essere richiesta inviando un messaggio a
lanza@mbox.unipa.it
EDUCATIONAL SYNOPSES IN ANESTHESIOLOGY
and
CRITICAL CARE MEDICINE Sezione Italiana
E' anche ottenibile attraverso World-WideWeb WWW: L' URL per questo numero di ESIA è:
http://www.unipa.it/~lanza/esiait/esit9801.txt
Il nome della rivista è
esitaamm, dove aa è l'anno ed mm il mese
(per esempio questo numero èesit9801.txt)
LA REDAZIONE DI ESIA ITALIA
DIRETTORE
Vincenzo LANZA
Primario del Servizio d'Anestesia e Rianimazione Ospedale Buccheri La Ferla Fatebenefratelli
Palermo LANZA@MBOX.UNIPA.IT
Terapia Intensiva
Antonio Braschi
Primario del Servizio d'Anestesia e Rianimazione 1
Policlinico S. Matteo - IRCCS Pavia
Anestesia Cadiovascolare
Riccardo Campodonico
Responsabile dell'Unità di Terapia Intensiva Cardiochirurgica
Azienda Ospedaliera di Parma ricrob@mbox.vol.it
Anestesia e malattie epatiche
Andrea De Gasperi
Gruppo trapianti epatici / CCM
Ospedale Niguarda - Milano
Medicina critica e dell'emergenza
Antonio Gullo
Professore di Terapia Intensiva
Direttore del Dipartimento di Anestesia e Terapia Intensiva-Università di Trieste
Anestesia ed informatica
Vincenzo Lanza
Primario del Servizio d'Anestesia e Rianimazione Ospedale Buccheri La Ferla Fatebenefratelli
Palermo
Tosssicologia
Carlo Locatelli
Direttore del Centro di Informazione Tossicologica Centro antiveleni di Pavia
Fondazione Scientifica
"Salvatore Maugeri Clinica delLavoro e della Riabilitazione"
Pavia
Terapia Antalgica e Cure Palliative
Sebastiano Mercadante
Aiuto del Servizio d'Anestesia e Rianimazione
Ospedale Buccheri La Ferla Fatebenefratelli
Palermo